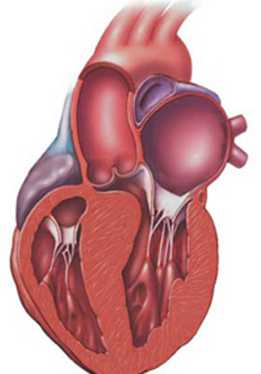
Аортальный стеноз (сужение просвета аорты)
Что это такое?
Аортальным стенозом называется сужения отверстия, через которое кровь выходит из левого желудочка сердца в аорту.
Каким бывает аортальный стеноз?
Аортальный стеноз бывает врождённым (вследствие нарушения формирования аортального клапана во время внутриутробного развития) и приобретённым (вследствие воздействия патологических процессов, то есть, болезней).
Аортальный стеноз бывает клапанным и подклапанным. Клапанным называется тот аортальный стеноз, при котором происходит сужение просвета аортального клапана. Подклапанным называется стеноз, вызванный сужением выводного отдела левого желудочка под клапаном аорты вследствие утолщения мышечной перегородки, или наличия мембраны.
Отчего возникает?
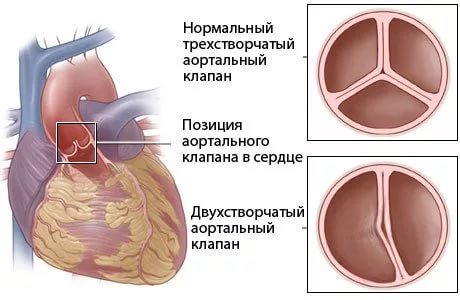
В норме у аортального клапана имеется 3 тонкие створки, которые открываясь, пропускают кровь из сердца к внутренним органам, а закрываясь, не дают крови попасть обратно в сердце и перегрузить его.
Достаточно часто в результате нарушения внутриутробного развития, у аортального клапана с рождения человека, может иметься только 2 створки, это приводит к ускоренному «старению» клапана с формированием сужения его просвета.
Всем известно такое заболевание как атеросклероз, он поражает сосуды всех органов, а также некоторые структуры сердца. Аортальный клапан является внутрисосудистым образованием так-как расположен в просвете главной артерии организма –аорты. При возникн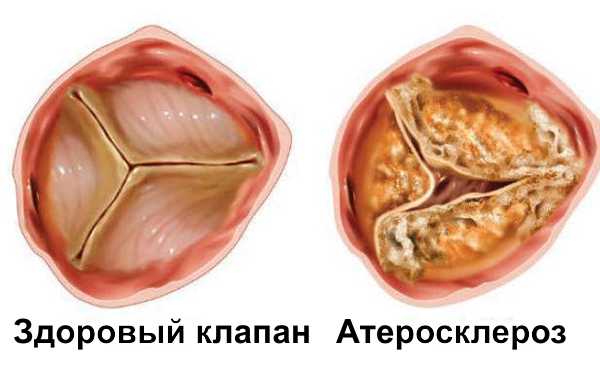 овении атеросклеротических бляшек на аортальном клапане может возникать утолщение створок. Утолщённые створки теряют эластичность, покрываются солями кальция, что суживает просвет.
овении атеросклеротических бляшек на аортальном клапане может возникать утолщение створок. Утолщённые створки теряют эластичность, покрываются солями кальция, что суживает просвет.
Кто может заболеть
Заболевание характерно для пациентов любого возраста. Дети рождаются с 2-створчатым аортальным клапаном, что делает их больными с рождения. Подклапанная мебрана также является врождённым пороком. (Любой возраст)
С возрастом у всех людей прогрессирует атеросклероз, вызывая постепенное формирование аортального стеноза у некоторой доли населения. (Наиболее характерно от 45 до 70 лет)
Особую группу составляют пожилые люди, у которых функция аортального клапана возникает вследствие его старения вместе со всем организмом. (Старше 60 лет)
Подклапанный аортальный стеноз часто развивается у женщин с редким наследственным заболеванием – гипертрофической кардиомиопатией.(От 12 лет и старше, болеют женщины)
У любого человека, длительно страдающего высоким артериальным давлением и не получающим должного лечения, может развиться утолщение сердечной мышцы (гипертрофия миокарда), способное вызвать частичное перекрывание оттока крови из сердца. (От 35 лет и старше)
Каковы симптомы заболевания?
Аортальный стеноз – коварное заболевание. Длительное время может не возникать вообще никаких симптомов, это связано с компенсаторными возможностями организма.
Для данного заболевания характерны следующие жалобы:
- Одышка при незначительной физической нагрузке (окружающие могут заметить, что Вы устаёте быстрее)
- Сердцебиение
- Перебои в работе сердца
- Боли в области сердца при физической нагрузке и в покое
- Головокружение при изменении положения тела, либо физическом усилии, стрессе.
- Для поздних стадий заболевания характерны внезапные приступы потери сознания
- Отёки нижних конечностей
Как ставится диагноз?
Чаще всего при прохождении профессионального осмотра, диспансеризации, либо флюорографии, врачи могут заметить значимые отклонения формы сердца, либо изменения на электрокардиограмме. Опытный кардиолог всегда сможет услышать грубый шум в сердце, характерный для аортального стеноза и назначит ряд исследований:
- Электрокардиограммы
- Рентгенография органов грудной клетки
- Суточный мониторинг ЭКГ по Холтеру
- ЭХО-кардиография (УЗИ сердца)
- В сложных случаях требуется проведение мультиспиральной компьютерной томографии с введением контрастного вещества.
Данный объём исследования позволяет подтвердить, либо исключить диагноз, определить стадию заболевания и прогноз.
На поздних стадиях развития порока пациенты попадают в кардиологическое отделение с симптомами острого инфаркта миокарда, нередко ставится неверный диагноз и производится лечение следствия, а не причины.
Каковы стадии заболевания?
Аортальный клапанный стеноз бывает:
- Лёгкий
- Умеренный
- Выраженный
- Тяжёлый
- Критический
Кто лечит?
Лёгкий и умеренный аортальный стеноз наблюдает кардиолог с периодическими консультациями кардиохирурга.
Лечением выраженного, тяжёлого и критического аортального стеноза занимается кардиохирург. Метод лечения – хирургическое протезирование аортального клапана.
Каковы подходы к хирургическому лечению?
В зависимости от стадии заболевания, возраста пациента и множества других факторов, существуют открытые хирургические методики, минимально инвазивные методы, эндоваскулярное протезирование аортального клапана (TAVI).
У каждого метода имеются свои преимущества и недостатки.
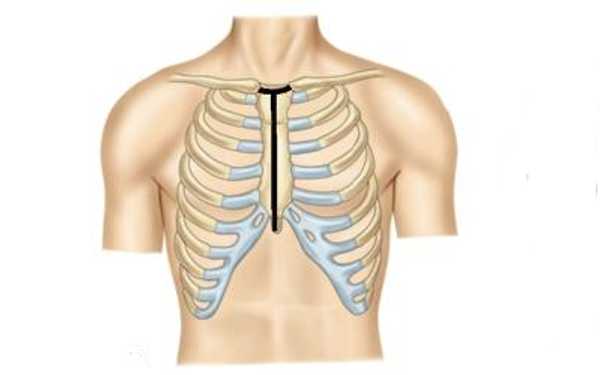
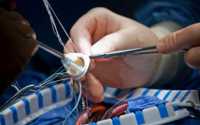
Протезирование аортального клапана по открытой методике в условиях искусственного кровообращения.
При открытом вмешательстве в условиях искусственного кровообращения выполняется продольное рассечение грудины и полная визуализация сердца. Затем подключается аппарат искусственного кровообращения, сердце останавливается, изменённый клапан сердца иссекается, а вместо него надёжно вшивается протез клапана сердца.
- Широкое распространение
- Этот подход считается великолепно отработанным
- Несложно повлиять на возникшие во время операции осложнения
- Значительная хирургическая травма (длина рубца 20-25 см).
- Необходимость спать строго на спине от 3 до 6 месяцев.
Длительность операции: от 3 до 6 часов.
В отделении реанимации: обычно около 36 часов.
Общая продолжительность госпитализации: 12-15 дней.
Риск вмешательства: около 1,5%
Протезирование аортального клапана из мини-доступа в условиях искусственного кровообращения
Данный вариант хирургической коррекции характеризуется меньшим разрезом, что менее травматично для пациента. Ход операции схож с открытым вмешательством.

- Менее травматичный метод
- Разрез длиной около 10 см
- Ранняя реабилитация
- Нет необходимости длительно спать на спине
- Большая техническая сложность
- Ограниченная возможность повлиять на осложнения во время операции, либо требуется переход на большой разрез
Длительность операции: от 2 до 8 часов.
В отделении реанимации: обычно около 24 часов.
Общая продолжительность госпитализации: 10-15 дней.
Риск вмешательства: более 2%
Эндоваскулярное протезирование аортального клапана
С 2007 года в мире применяется внутрисосудистое протезирование аортального клапана. При таком подходе производится пункция крупной артерии бедра, через сосуд внутрь сердца проводится сложенный протез аортального клапана, в нужном месте он раздувается на специальном баллоне и, разрывая суженный аортальный клапан, становится на его месте.
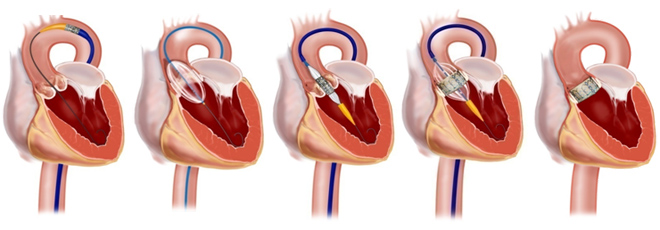
- Минимальная травматичность, разрез от 1 см, часто вмешательство выполняется под местным обезболиванием
- Крайне сложно повлиять на возникшие осложнения.
- Высокая стоимость
- Возможность имплантации исключительно биологического протеза клапана сердца
- Множество ограничений и противопоказаний к проведению.
Длительность операции: от 1 до 6 часов.
В отделении реанимации: обычно около 24 часов.
Общая продолжительность госпитализации: 5-10 дней.
Риск вмешательства: умеренный
Каков прогноз?
При своевременном обращении за медицинской помощью большинство пациентов после успешно проведённого оперативного лечения полностью возвращаются к обычной жизни через 3-6 месяцев. Люди физического труда могут вернуться на работу через 4-6 месяцев, в случае, если труд не связан с физическими усилиями, 6-8 недель часто бывает достаточно для реабилитации. Следует понимать, что в каждом конкретном случае темпы реабилитации индивидуальны и зависят от возраста пациента, степени «запущенности» случая, наличия сопутствующих заболеваний, осложнений во время лечения.
Мне нужно обследоваться! Каковы этапы?
1. Консультация кардиохирурга.
После очного осмотра и стандартного физикального обследования возможно с большой степенью вероятности подтвердить, или опровергнуть аортальный стеноз.
Будут проведены исследования:
- Электрокардиография
- ЭХО-Кардиография (УЗИ сердца)
В случае подтверждения диагноза показано дообследование перед госпитализацией в профильный стационар.
- Определение группы крови, резус-фактора
- Диагностика ВИЧ, гепатита В,С, сифилиса
- Общий анализ мочи
- Общий анализ крови
- Стандартное биохимическое исследование крови
- Рентгенография органов грудной клетки, либо флюорография
- Консультация уролога для мужчин, гинеколога для женщий
- Фиброгастроскопия
Основная цель обследование перед плановой госпиталиазацией — исключение возможных противопоказаний.
2. Госпитализация в профильный стационар для дообследования
В условиях стационара будут выполнены:
- Коронарная ангиография (мужчинам после 40 лет, женщинам в менопаузе)
- Контрольная ЭХО-кардиография
- Осмотр с участием заведующего отделением, либо профессора в составе консилиума с целью определения показаний к хирургическому лечении и выбору тактики лечения.
3. Выписка из стационара с точной датой госпитализации на оперативное лечение в случае согласия и наличия показаний.
4. Оформление квоты высокотехнологичной медицинской помощи для выполнения оперативного вмешательства.
5. Госпитализация на оперативное лечение
6. Послеоперационное наблюдение.
Если Вы обнаружили у себя похожие симптомы, либо Ваш кардиолог предполагает данный диагноз, не медлите, обратитесь за квалифицированной медицинской помощью, мы проведём обследование на амбулаторном этапе, сопроводим госпитализацию в профильный стационар на высокотехнологичное дообследование и оперативное лечение, обеспечим надлежащее наблюдение после операции.
Без хирургического лечения выраженных форм, долгосрочный прогноз для жизни неблагоприятный. Пациенты погибают от острого инфаркта миокарда, внезапной аритмической смерти, разрыва аневризмы аорты, диссекции аорты, прогрессирующей застойной сердечной недостаточности.
Помните: стеноз аортального клапана не лечится таблетками и капельницами.
Что такое стеноз гортани

Стеноз гортани — это сужение просвета органа. Оно бывает частичным и полным. Состояние сопровождается нарушением дыхания. Прогноз зависит от причины патологического процесса, скорости его прогрессирования и своевременности обращения за медицинской помощью.
Легкий и умеренный стеноз приводит к кислородному голоданию и перенасыщению крови углекислым газом. В случае длительного бездействия это чревато нарушением работы жизненно важных органов и систем. Тяжелая острая форма может вызвать полный паралич и последующую смерть.
Заболеваемость раком ротоглотки достигла пика в 2015-2016 году. Диагноз ставился 13% заболевших от общего числа онкологических больных, при этом процент смертности достигал 7,5%. Смертность каждого второго больного обусловлена распространением раковых клеток в полости рта и глотки, а каждого третьего – распространением рака в гортани. На сегодняшний день заболеваемость снизилась и составляет 8,7%, но смертность остается по-прежнему высокой.
Основная причина рака ротоглотки – курение и употребление крепких спиртных напитков. Каждый третий больной является курильщиком со стажем. Токсические вещества в первую очередь проникают в глотку, систематически раздражая слизистую оболочку, разрушая костные структуры.
В группу риска входят:
- больные ВПЧ. Образование папиллом на слизистой рта и глотки может перерасти в онкологию, особенно при вирусе папилломы 16 штамма;
- пожилые люди;
- люди, которые подвергались мощному ультрафиолетовому излучению;
- ослабленный иммунитет. В эту группу относят ВИЧ-инфицированных, а также людей, которые длительное время проходили курс лечения иммуносупрессивными препаратами;
- больные врожденным дискрератозом и анемией Фанкони.
Симптомы
- боль в спине,
- синдром нейрогенной перемежающейся хромоты (пациент ходит «от скамейки до скамейки»),
- корешковая боль в одной или двух ногах (тянущая боль в ногах, при подъеме вытянутой ноги боль усиливается),
- слабость в одной или двух ногах.
Нейрогенная перемежающаяся хромота является характерным симптомом сужения позвоночного канала, это позволяет ещё до проведения дополнительных методов обследования предположить наличие сужения межпозвонковых отверстий, чаще всего, в следствии нестабильности в поясничном отделе (при нестабильности позвонки смещаются и еще больше усиливают стеноз).
Характерные признаки появление боли при ходьбе, которая уменьшается или исчезает при приседании либо наклоне туловища вперёд.
Симптомы стеноза позвоночного канала поясничной области
- боли острого, хронического характера, начинающиеся в поясничной области, переходящие по ноге к стопе;
- хромота;
- скорая утомляемость при ходьбе;
- снижение рефлексов нижних конечностей;
- паралич (парез) нижних конечностей или снижение мышечной силы;
- атрофия мышц нижних конечностей;
- наблюдается нарушение чувствительности в паху, половых органах и в ногах (жжение, онемение, покалывание);
- нарушение функции мочевого пузыря и анального сфинктера;
- истончение (похудение) ног в связи с дистрофическими патологиями;
- нарушение эрекции у мужчин.
Симптомы стеноза шейного отдела позвоночника
- болевые ощущения в затылочной зоне, шее и плечевой области;
- уменьшение силы мышц, пораженных заболеванием;
- элементы чувствительности (онемение, покалывание в области шеи и плеч);
- нарушение дыхательной функции и(или) возможна остановка дыхания;
- ниже уровня поражения возможно развитие паралича и (или) полная потеря чувствительности.
Симптомы стеноза позвоночного канала грудного отдела
- боли грудной области в месте поражения; в области сердца;
- боли внутренних органов брюшной полости;
- чувствительность кожи в области живота и грудной клетки может быть нарушена;
- нарушение функций работы органов таза.
Стеноз позвоночного канала
Стеноз позвоночника — хроническое заболевание опорно-двигательного аппарата, приводящее к сужению просвета и сдавлению нервных корешков, сосудов и спинного мозга. Сопровождается сильными болями, ограничением движения, неврологической симптоматики и снижением качества жизни.
Классификация и причины
Стеноз — заболевание позвоночника. Бывает врожденным ( анатомическим) и приобретенным. Чаще всего затрагивает поясничный отдел, испытывающий основную нагрузку. Реже локализуется в шейном и грудном отделе. В возрасте старше 60 лет диагностируется во время обследования у 20-23% пациентов.
Классификация:
- По степени тяжести: 1, 2 степени. 3,4 степени
- По распространенности: локальный, обширный
- По степени сужения: абсолютный, относительный
- По возникновению: первичный, вторичный, комбинированный
- По причине возникновения: дегенеративный, дискогенный, травматический
- По локализации: сагиттальный, центральный, латеральный, фронтальный
Основные причины стеноза
К сужению приводят возрастные изменения позвоночника, а также дегенерация, вызванная травмирующим фактором:
- длительные нагрузки
- искривление позвоночного столба
- гематомы и опухоли спинного мозга
- болезни суставов (ревматизм, артроз)
- инфекции (например,туберкулез кости)
- последствия травм/операций/медпроцедур
- нарушения метаболизма (флюороз, псевдоподагра)
К стенозу приводит и специфическая патология костей, хрящей и мягких тканей — утолщение костей и связок, сокращающих межфасеточный интервал, наросты внутри канала, спондилолистез, остеохондроз, спондилез и другие дегенеративно-деструктивные изменения. Нередко процесс может быть комбинированным и сложнее поддается лечению.
Стеноз позвоночного канала поясничного, грудного, шейного отделов. Клиническая картина и жалобы
В начальной стадии протекает бессимптомно или отмечается небольшая мышечная слабость и нарушение чувствительности. Со временем падает выносливость. Человеку трудней выдерживать нагрузки и длительно ходить.
Без лечения ситуация усугубляется. Это связано с систематическим сдавлением нервных корешков и спинного мозга. Если процесс локализован в поясничном отделе, появляется нейрогенная перемежающаяся хромота. Это характерный симптом стеноза, заставляющий пациента останавливаться после прохождения небольшой дистанции, проявляющийся в облегчении болей и исчезновении хромоты после наклона тела вперед.
Симптомы зависят от локализации сужения:
- В поясничном отделе. Боль, онемение, чувство дискомфорта в районе поясницы и в нижних конечностях. Слабость мышц при движении и в покое. Нарушение ходьбы,непроизвольное мочеиспускание и дефекация, нарушение половых функций
- В шейном отделе: онемение, жжение, мурашки, боли в верхнем плечевом поясе, головокружение, проблемы со зрением, слухом и шум в голове
Стеноз грудного отдела чаще протекает бессимптомно и диагностируется во время МРТ или КТ обследования. Возможны проявления в виде ограничений в поворотах и наклонах и онемения пальцев.
Лечение, диагностика и профилактика
Бессимптомное течение на ранних стадиях значительно затрудняет диагностику. Если канал первично не суженный, стеноз часто обнаруживают случайно — во время обследования в клинике. Основные диагностические методы: КТ, МРТ, спондилография (Ro-обследование), рентгеноконтрастное исследование (миелография).
Лечение заболевания. Без операции лечение обычно симптоматическое, направленное на устранение жалоб. Это физическая терапия для декомпрессии, прием противовоспалительных средств, инъекции стероидов, лечебные блокады для обезболивания. Также проводятся мероприятия по профилактике усугубления патологии.
Оперативное лечение. Показано в случае тяжелого течения, сильного болевого синдрома, осложнений со стороны нервной системы, ограничения движений и инвалидизации, ведущей к параличу и невозможности работать.
Хирургическое лечение призвано достичь трех основных целей — устранить сдавление спинного мозга и нервных окончаний, снять боль (например, коагуляцией нерва), а также расширить суженный канал. Принципы и ход оперативного вмешательства зависят от локализации патологического процесса.Декомпрессивный этап операции как правило заканчивается фиксацие пораженного сегмента позвоночника, спондилодезом.
Спондилодез. Если требуется восстановление структурной целостности позвоночника, может рекомендоваться передняя или задняя фиксация с вживлением трансплантатов:
- Аутотрансплантаты — участки собственных костей — фиксируют позвонки, не давая им смещаться, стимулируют регенерацию и нарастание костной ткани
- Кейджи, транспедикулярные винты из биосовместимых материалов, например — титана или РЕЕК -материала. Используются для надежной фиксации костей
Это сложная операция, проводящаяся под общим наркозом в течение 3-4 часов. Ее рекомендуют при значительной деформации, дегенерации, дистрофии, “соскальзывании” позвонков (спондололистезе), а также после серьезных травм.
Ход процедуры:
- Предоперационный этап. Постановка целей оперативного вмешательства: Удаление патологического образования (опухоли, нароста, утолщения кости и т.д.), Стабилизация позвоночника и восстановление поврежденных сегментов, Достижение межостистой эндофиксации за счет специальных транспедикулярных систем, Декомпрессия нервных окончаний и спинного мозга.
- Диагностика. Общий анализ крови и мочи, группа и резус-фактор, анализ на свертываемость. Осмотр терапевта и другие обследования
- Наркоз. Современный ингаляционный севофлюрановый наркоз
- Оперирование по выбранному протоколу (ALIF, Plif или Tlif или Dlif)
Послеоперационный период и реабилитация
Послеоперационный период после эндоскопических операций протекает легко. После малоинвазивной эндоскопии в первые сутки уже можно ходить. 3-4 дня потребуется провести в стационаре. Восстановление занимает 2-3 мес.
После аспондилодезадеза стационарное лечение занимает 4-7 дней. Период нетрудоспособности — до полугода. Возможно, потребуется ношение стабилизирующего корсета.
Основная задача врача и пациента — качественная реабилитация. Ее принципы, задачи и методики подбираются индивидуально, в зависимости от стадии заболевания, степени тяжести неврологических нарушений.
Рекомендуем комбинированную реабилитацию — курсы стационарного лечения и амбулаторных процедур. Также обязательно нужно заниматься дома, носить корректоры осанки, шины, порекомендованные лечащим врачом.
Лечение стеноза позвоночного канала в клинике “Мирт”
В своей работе мы активно используем консервативные и малоинвазивные эндоскопические методики. Добиваемся высокой эффективности терапии, устраняем боль и повышаем качество жизни пациентов.
Преимущества лечения в нашей клинике:
- Медицинский консилиум
- Средний стаж врачей +10 лет
- Оборудование 2018 года выпуска
- 1700 успешно оперируемых больных ежегодно
- Диагностика полного цикла на базе одного медучреждения — Клинико-диагностическая лаборатория ( МРТ высокопольный GE 1,5 Тесла, Цифровая рентгенография XXX, Мультиспиральная компьютерная рентгентомография XXX)
- Круглосуточный стационар с палатами повышенной комфортности: Уютный интерьер, Ортопедические матрасы, Функциональные медицинские кровати.
- Собственная реабилитационная база для консервативного лечения и восстановления в послеоперационном периоде: ЛФК/массаж, Кинезитерапия, Физиопроцедуры, Мануальная терапия.
Вас ждет радушный прием, тщательная диагностика, выявление индивидуальных особенностей заболевания, рекомендация в пользу того или иного метода лечения. Коррекция терапии при достижении промежуточных результатов.
Профилактика заболевания. ЛФК
Хорошие результаты при стенозе дает ЛФК. С помощью комплекса упражнений можно замедлить прогрессирование болезни, а на ранних стадиях — даже повернуть ее вспять.
Структурные элементы позвоночника способны к регенерации, поэтому пренебрегать ЛФК и правильным режимом двигательной активности не стоит. Специалисты нашей клиники подберут индивидуальный комплекс тренировок, чтобы быстрее и более безопасно достичь прогнозируемого результата.
Основные принципы ЛФК:
- Постепенный старт (разминка+растяжка)
- Дозированные нагрузки (посильные, чтобы не перегружать позвоночник)
- Занятия от 30 минут на первом этапе и до часа
- Сочетание аэробных тренировок (плавание, ходьба) с йогой и другими оздоровительными упражнениями на сопротивление
Правильная двигательная активность подразумевает контроль осанки, выполнение движений (механики тела) с целью снижения нагрузки на позвоночный столб. Также очень важно вести здоровый образ жизни, заниматься спортом, контролировать вес, так как ожирение является фактором риска для травмированного позвоночника.
Если вы желаете получить дополнительную информацию, почитать отзывы или записаться на консультацию к специалистам многопрофильного медицинского центра “Мирт”, звоните или заполняйте форму на сайте. Мы вернем ваше здоровье!
Лечение аортального стеноза
— Все больные, в т.ч. и с незначительным аортальным стенозом, не имеющим клинической симптоматики, находятся под тщательным наблюдением врача
— Больным с аортальным стенозом без выраженной симптоматики рекомендовано обследование каждые 3-6 мес
— Эхо-кардиография — каждые 6-12 мес
— Всем больным со стенозом аортального клапана необходима профилактика эндокардита (антибиотики) перед, например, лечением зубов или проведением других инвазивных процедур (независимо от возраста, причин возникновения или степени стеноза)
Симптомы и степени стеноза гортани
Стеноз гортани I степени (компенсированный стеноз)
Клинически проявляется шумным дыханием при вдохе, небольшим удлинением вдоха с укорочением паузы между вдохом и выдохом. При беспокойстве ребенка появляется умеренное втяжение податливых мест грудной клетки, незначительный цианоз носогубного треугольника, раздувание крыльев носа. Голос ребенка осипший, реже чистый. Ларингит обычно протекает по типу катарального, реже гнойного воспаления. Просвет подголосовой гортани сужен на 1/4-1/3.
Стеноз гортани II степени (субкомпенсированный стеноз)
Характеризуется признаками неполной компенсации функции дыхания Больные возбуждены, иногда вялы и капризны. Отмечается шумное дыхание с втяжением податливых мест грудной клетки, раздувание крыльев носа, напряжение шейных мышц Заметны движения гортани синхронно с вдохом и выдохом. Голос осиплый Кашель грубый Кожные покровы влажные, розоватые или бледные, носогубный треугольник цианотичен Характерна тахикардия, иногда выпадение пульсовой волны в фазе вдоха. Эти признаки становятся более выраженными при продолжительности стеноза более 7-8 ч Просвет подголосовой полости гортани сужен на 1/2.
Стеноз гортани III степени (декомпенсированный стеноз)
Состояние больного тяжёлое. Отмечается беспокойство, чувство страха или апатия. Выражена инспираторная одышка с удлинённым вдохом, сопровождаемым стенотическим (гортанным) шумом, резкое втяжение надключичной и надгрудинной ямок, эпигастральной области, межреберных пространств. Отмечаются максимальные экскурсии гортани вниз (при вдохе) и вверх (при выдохе), выпадение паузы между вдохом и выдохом Кожные покровы бледные, покрыты холодным липким потом, выражен цианоз носогубного треугольника, губ, ногтевых фаланг. Пульс частый, слабого наполнения, отмечается выпадение пульсовой волны в фазе вдоха, гипотония, глухость тонов сердца. При продолжающемся стенозе в течение короткого времени эти симптомы становятся более выраженными, дыхание — поверхностным, частым, появляется сероватый оттенок кожи лица, похолодание губ, кончика носа, пальцев. Расширяются зрачки. Ларингоскопически выявляют сужение просвета подголосовой полости гортани почти на 2/3.
Стеноз гортани IV степени (асфиксия)
Состояние ребенка крайне тяжёлое, выражен цианоз, кожа бледно-серая. Сознание утрачено, температура снижена, зрачки расширены, могут появиться судороги, непроизвольное отхождение мочи, кала. Дыхание частое, очень поверхностное или прерывистое, с короткими остановками с последующим глубоким вдохом или редкими попытками вдоха с втяжением грудины, эпигастральной области. Дыхательные шумы в легких едва прослушиваются. Отмечается падение сердечно-сосудистой деятельности гипотония, глухость тонов сердца, тахикардия или брадикардия (наиболее грозный признак), нитевидный пульс. Нередко пульс на периферических сосудах не определяется. Эти явления предшествуют остановке сердца и дыхания. Просвет подголосовой полости гортани сужен более чем на 2/3.
При остром воспалении гортани в большинстве случаев стеноз обусловлен одновременно тремя факторами органическим сужением (воспалительный отек), функциональными факторами (спазм гортанных мышц) и скоплением воспалительного экссудата. Иногда значительно выраженный стеноз может быть связан с обтурацией просвета гортани, трахеи гнойным отделяемым, фибринозными пленками и корками на фоне отечного, инфильтративного сужения I-II степени. В таких случаях после ларингоскопической или ларинготрахеобронхоскопической санации дыхание восстанавливается или значительно улучшается.