Неходжкинские лимфомы: причины развития, симптомы, стадии, диагностика, лечение
Неходжкинские лимфомы: причины развития, симптомы, стадии, диагностика, лечение
Неходжкинские лимфомы (НХЛ) — это группа системных злокачественных опухолей из клеток лимфоидной ткани, возникающих вне костного мозга. В норме эти клетки обеспечивают иммунную защиту организма и представлены:
В-лимфоцитами, которые синтезируют антитела и обеспечивают гуморальный иммунитет;
Т-лимфоцитами, которые отвечают за клеточный иммунитет, непосредственно взаимодействуя с инородными телами (вирусами и бактериями).
Содержание:
Все клетки иммунной системы образуются в костном мозге. Часть незрелых клеток, предшественники лимфоцитов, поступает в тимус, где они созревают и преобразуются в Т-лимфоциты (тимусзависимые лимфоциты). Другая часть лимфоцитов заканчивает свое созревание в селезёнке и лимфатических узлах (В-лимфоциты, bursa-зависимые). На пути возможного попадания в организм чужеродных агентов находятся периферические лимфоидные органы, выполняющие барьерную функцию: миндалины и другие скопления лимфоидной ткани глоточного кольца, лимфоидные узелки в слизистой оболочке органов пищеварения, дыхания и мочевыводящих путей.
Неходжкинская лимфома может развиться из любого типа лимфоцитов на любом этапе их созревания, что и обуславливает разнообразие клеточного строения, особенности течения и клинической картины опухоли. В соответствии с морфологическим (клеточным) строением выделяют: В-клеточные и Т/NK- клеточные лимфомы со своими подвидами. Каждая лимфома имеет свой уникальный набор антигенов (иммунофенотип). Определение иммунофенотипа широко используется для диагностики конкретного типа НХЛ.
В зависимости от течения неходжкинские лимфомы делятся на:
- индолентные лимфомы. Характеризуются медленным, благоприятным течением, длительно не требующие специфического лечения.
- агрессивные лимфомы. Характеризуются быстрым прогрессированием опухоли, с выраженной клинической картиной, требуют немедленного лечения.
Что показывает МРТ миндалин?
В результате магнитно-резонансной томографии получают серию послойных изображений, сделанных на определенной глубине. Ширину шага при сканировании заданной области настраивают индивидуально, минимальная толщина среза составляет 1 мм. При необходимости врач с помощью компьютерной программы создает трехмерное изображение, уточняющее локализацию патологического очага и взаимное расположение анатомических структур.
МРТ миндалин делают в рамках исследования мягких тканей шеи. Томограммы показывают расположение, размеры, форму, особенности строения лимфоидных образований, помогают оценить состояние окружающих структур, нервных волокон и кровеносных сосудов. При исследовании небных миндалин на снимках видны гортань, глотка, верхние отделы трахеи и пищевода, щитовидная железа.
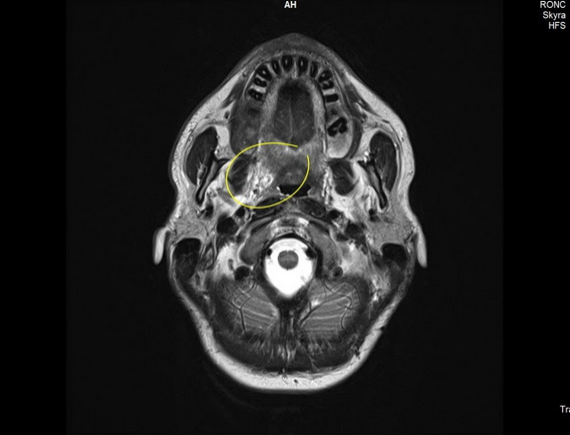
Опухоль мягких тканей полости рта на снимке МРТ (выделена желтым цветом)
По результатам магнитно-резонансной томографии диагностируют:
воспалительные процессы (тонзиллит или ангина);
доброкачественные новообразования (опухоли, кисты);
травматические повреждения (ожоги, ранения);
аномалии развития (раздвоение, отсутствие миндалин, добавочные дольки и пр.);
наличие инородных тел.
Послойные изображения визуализируют состояние глоточного лимфатического кольца, позволяя определить патологические изменения строения миндалин и особенности взаимодействия пораженного очага со здоровыми тканями.
Для повышения информативности магнитно-резонансной томографии применяют контрастное усиление. Пациенту внутривенно вводят «окрашивающий» препарат, который заполняет сосудистое русло и проникает в межклеточное пространство. Контрастирующий эффект обеспечивают хелаты (растворимые соли) гадолиния.
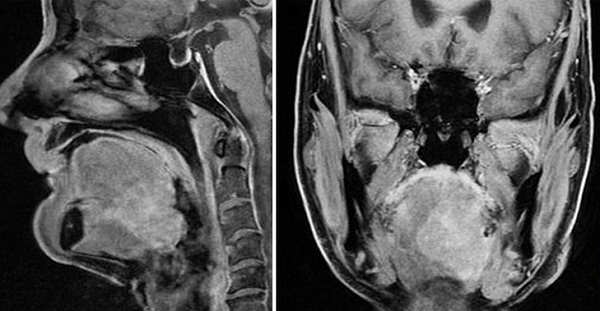
Карцинома ротоглотки, снимки МРТ в боковой и поперечной проекциях
МРТ с усилением чаще используют при подозрении на развитие онкологического процесса. Благодаря разветвленной сети кровеносных сосудов злокачественные образования медленнее накапливают контраст, что помогает предположить характер заболевания. Доброкачественные опухоли имеют линейную систему капилляров.
Нарушения формы, размера, структуры миндалины на снимках МРТ свидетельствует о наличии патологических изменений лимфоидной ткани. Томограммы дают возможность детально изучить строение анатомического образования, выявляя очаги поражения диаметром от 3 мм.
Основные симптомы отека гортани

Несмотря на то, что в большинстве случаев отек гортани сам является симптомом, обнаружить его оперативно удается не всегда. На помощь приходит профессиональная медицинская диагностика, либо особые признаки, свойственные отеку гортани 3 :
- Сильный кашель, чаще всего «лающего» типа;
- Охриплость, потеря или сильное изменения голоса – учитывая, что в гортани находится голосовой аппарат человека, вполне очевидный признак;
- Постепенное прогрессирование удушья, дышать становится затруднительно.
Отек гортани не всегда развивается медленно и незаметно. В редких случаях возникает экстренное состояние, при котором отек возникает моментально (ларингоспазм ). В подобном случае симптомы отека гортани будут ярко выражены:
- Возникновение синюшности на лице;
- Резкое удушье и кислородное голодание, возможна полная асфиксия.
Дополнительными признаками развития отека гортани могут служить более общие симптомы, которые свойственны многим другим заболеваниям:
- Повышение температуры;
- Чувство постороннего предмета в горле, при этом точное положение определить невозможно;
- Дискомфорт и болевые ощущения в районе гортани, особенно при глотании;
- Интоксикация организма – общая слабость, тошнота, головные боли, боль в мышцах и прочее;
- Одышка, даже в состоянии покоя.
Виды опухолей
- кисты;
- невусы или родинки;
- узелки, название которых имеет суффикс ома: фиброма, миома, аденома, папиллома — в зависимости от конкретной ткани.
- образования, к названию которых присоединяется слово карцинома, саркома, бластома, бластоз (фиброобластома, миосаркома, аденокарцинома);
- онкозаболевания крови — лимфогранулёматоз, лейкоз и другие;
- рак кожи — меланома, базалиома.
Различия не всегда очевидны. Нужна тщательная диагностика для поиска атипичных клеток.
Гемангиома на коже: причины
Причины возникновения гемангиомы у взрослых и детей до сих пор не изучены до конца. Однако существует несколько гипотез. Согласно одной из самых распространённых, гемангиома образуется из-за нарушений внутриутробного развития. Также установлена связь между наличием вирусной инфекции на начальном сроке беременности (до двенадцатой недели) и появлением у ребёнка сосудистого новообразования. Это связно с тем, что в этот период происходит формирование кровеносной системы плода. Если в это время организм матери будет подвержен вирусной инфекции, то у ребёнка возможно сформируется гемангиома кожи.
Кроме того, спровоцировать рост новообразования могут и различные факторы:
• Частые травмы кожи.
• Постоянный или частый стресс.
• Неблагоприятная экологическая обстановка.
• Болезни, которые влияют на работу сердца и кровеносной системы.
Методы лечения фибромы гортани
Фиброма гортани лечится только хирургическим способом.
Для устранения образования возможно применение щадящих малоинвазивных методик, если заболевание выявлено на ранних стадиях, и опухоль имеет небольшие размеры.
Для пациентов с фибромой гортани наблюдательную тактику не применяют, поскольку рано или поздно образование станет причиной речевых расстройств и проблем с дыханием.
Ввиду хоть и незначительного риска малигнизации медлить с хирургическим лечением нежелательно.
Другие образования
Кроме кист и папиллом в горле могут быть и другие доброкачественные образования, доставляющие дискомфорт. В их числе могут быть аденоидные вегетации, иначе называющиеся доброкачественной аденоидной гиперплазией, болезнь Торнвальдта.
Лечение, как правило, хирургическое. Если киста большая, ее удаляют и чистят, она полностью вылущивается. Если кисточка небольшая, есть два метода. Один — с помощью лазера, когда ткани выпариваются. Второй — с помощью криотерапии, когда ткани сжигаются, образуется струп, который позже отваливается в виде корки.



