Внутрибольничные инфекции причины симптомы диагностика и лечение
Внутрибольничная инфекция: пути распространения и профилактика
Несмотря на последние достижения в системе здравоохранения, внутрибольничная инфекция остается острой медицинской и социальной проблемой. Ведь в случае присоединения к главному заболеванию она ухудшает течение и прогноз болезни.
Внутрибольничная инфекция: определение

Разного рода заболевания микробного происхождения, ставшие результатом посещения лечебного учреждения с целью получения медицинской помощи, обследования либо выполнения определенных обязанностей (работа), носят единое название — «внутрибольничная инфекция».
Определение Всемирной организации здравоохранения (ВОЗ) подчеркивает, что инфекция считается нозокомиальной (внутрибольничной), если первое ее проявление имело место не менее чем через двое суток после нахождения в медицинском учреждении. В случае наличия симптомов в момент поступления пациента и исключения вероятности инкубационного периода инфекция не считается госпитальной.
Происхождение
Основные возбудители внутрибольничных инфекций — это:
- стафилококк;
- грамположительная кокковая флора;
- кишечная и синегнойная палочка;
- спороносные неклостридиальные анаэробы;
- грамотрицательная палочковидная флора (например, протей, сальмонелла, морганелла, энтеробактер цитробактер, иерсиния);
- другие.
- риновирусы;
- ротавирусы;
- вирусный гепатит;
- грипп;
- корь;
- ветряная оспа;
- герпес;
- аденовирусная инфекция;
- респираторно-синцитиальная инфекция;
- ВИЧ;
- другие.
Классификация
Существует общепринятая классификация такого рода инфекций. Основными критериями в ней выступают:
1. Пути передачи внутрибольничной инфекции:
- воздушно-капельные (аэрозольные);
- водно-алиментарные;
- контактно-инструментальные (постинъекционные, операционные, трансфузионные, эндоскопические, трансплантационные, диализные, гемосорбционные, послеродовые);
- контактно-бытовые;
- посттравматические;
- другие.
2. Характер и продолжительность течения:
3. Сложность клинического лечения:
4. Степень распространения инфекции:
4.1. Распространенные по всему организму (септицемия, бактериемия и другие).
- респираторные (к примеру, бронхит);
- глазные;
- инфекции кожи и подкожной клетчатки (например, связанные с ожогами и прочее);
- ЛОР-инфекции (отит и другое);
- патологии пищеварительной системы (гастроэнтероколит, гепатиты, абсцессы и другое);
- инфекции половой системы (например, сальпингоофорит);
- урологические (цистит, уретрит и прочее);
- инфекции суставов и костей;
- стоматологические;
- инфекции сердечно-сосудистой системы;
- заболевания центральной нервной системы.
Источники ВБИ

Распространителями внутрибольничной инфекции являются:
1) пациенты (особенно те, что находятся в стационаре длительное время), больные хирургического стационара с хроническими или острыми формами гнойно-септических заболеваний;
2) медработники (больные и бактерионосители), сюда входят как врачи, так и персонал по уходу за больными.
Посетители стационара — это незначительные источники ВБИ, но при этом они могут быть больны ОРВИ, а также являться носителями энтеробактерий или стафилококков.
Пути распространения
Как передается внутрибольничная инфекция? Пути распространения её следующие:
— воздушно-капельный, или аэрозольный;
Внутрибольничная инфекция в ЛПУ может также передаваться через:
- Объекты, которые непосредственно связаны с влагой (рукомойники, инфузионные жидкости, питьевые резервуары, резервуары, содержащие антисептики, дезинфеканты и антибиотики, вода в цветочных вазонах и подставках для горшков, увлажнители кондиционеров).
- Контаминированные инструменты, различную медаппаратуру, постельное белье, мебель в палате (кровать), предметы и материалы ухода за больными (перевязочный материал и прочее), униформу персонала, руки и волосы больных и медперсонала.
Кроме того, риск заражения возрастает, если присутствует постоянный источник ВБИ (например, нераспознанная инфекция у пациента, находящегося на длительном лечении).
С чем связан рост случаев ВБИ?
Внутрибольничная инфекция в последние годы набирает все больше оборотов: количество зарегистрированных случаев в Российской Федерации выросло до шестидесяти тысяч в год. Причины такого роста госпитальных инфекций могут быть как объективными (которые не зависят от руководства и медицинских работников лечебных учреждений), так и субъективными. Вкратце остановимся на каждом из вариантов.
Объективные причины внутрибольничной инфекции:
- существует ряд медицинских учреждений, которые не отвечают современным требованиям;
- создаются большие больничные комплексы со своеобразной экологией;
- бактериологические лаборатории плохо оборудованы и оснащены;
- наблюдается нехватка врачей-бактериологов;
- отсутствуют эффективные методы лечения стафилококкового носителя, а также условия для госпитализации;
- учащаются контакты больных и персонала;
- рост частоты обращений за медицинской помощью;
- повышение числа людей с низким иммунитетом.
Субъективные причины инфекции:
- отсутствует единый эпидемиологический подход к изучению госпитальных инфекций;
- недостаточный уровень проводимых профилактических мер, а также подготовки докторов и среднего медицинского персонала;
- отсутствуют способы качественной стерилизации определенных видов оборудования, недостаточный контроль за проводимыми процедурами;
- увеличения количества недиагностируемых носителей среди медицинских работников;
- нет полного и достоверного учета внутрибольничных инфекций.
Группа риска
Несмотря на уровень и квалификацию медицинского учреждения, работающего там персонала и качество проводимых профилактических мероприятий, стать источником или целью внутрибольничной инфекции может почти каждый. Но существуют определенные слои населения, организм которых наиболее склонен к заражению.
К таким людям относятся:
— пациенты зрелого возраста;
— дети до десяти лет (чаще всего недоношенные и с ослабленным иммунитетом);
— пациенты, у которых снижена иммунобиологическая защита в результате болезней, связанных с патологиями крови, онкологией, аутоиммунными, аллергическими, эндокринными заболеваниями, а также после продолжительных операций;
— пациенты, у которых изменен психофизиологический статус из-за экологического неблагополучия территории места жительства и работы.
Помимо человеческого фактора, существует ряд опасных диагностических и лечебных процедур, проведение которых может спровоцировать рост случаев внутрибольничной инфекции. Как правило, это связано с неправильной эксплуатацией оборудования и инструментов, а также пренебрежением в отношении качества выполнения профилактических мероприятий.
Процедуры, входящие в группу риска
Пересадка тканей и органов
Мануальные гинекологические исследования
Катетеризация мочевыводящих путей и сосудов
Мануальные ректальные исследования
Хирургические раневые инфекции
Внутрибольничная хирургическая инфекция (ХРИ) занимает львиную долю в общей массе госпитальных инфекций — в среднем 5,3 на сто пациентов.
Такого рода патологии делятся на поверхностные (задеты кожа и подкожная клетчатка), глубокие (задеты мышцы и фасции) и инфекции полости/органа (задеваются любые анатомические структуры).
Инфицирование возникает как по внутренним причинам, так и из-за внешних факторов. Но более восьмидесяти процентов инфекций связаны с внутренним заражением, которое происходит в операционных и перевязочных через руки персонала и медицинские инструменты.
Основными факторами риска возникновения инфекций в хирургических отделениях являются:
— существование централизованного операционного отделения;
— частое использование инвазивных процедур;
— проведение продолжительных операций;
— больные, которые находятся длительное время в лежачем положении после тяжелых операций.
Профилактические меры
Чтобы снизить риск заражения и рост госпитальных инфекций, необходимы многосторонние профилактические меры. Их достаточно сложно провести по организационным, эпидемиологическим и научно-методическим причинам. В большей степени эффективность запланированных и проведенных мероприятий, направленных на борьбу с госпитальной инфекцией, зависит от планировки ЛПУ в соответствии с современным оборудованием, последними достижениями науки и строгим соблюдением противоэпидемического режима.
Профилактика внутрибольничных инфекций проводится в нескольких направлениях, каждое из которых обязательно включает санитарно-гигиенические и противоэпидемические меры.
Эти мероприятия связаны с соблюдением условий выполнения санитарного содержания всего медицинского учреждения, используемого оборудования и инструментов, соблюдения правил личной гигиены пациентов и медицинских работников.
Генеральная уборка палат и функциональных помещений выполняется один раз в месяц или чаще, если на то есть причины. Она включает тщательное мытье и дезинфекцию полов, стен, медицинского оборудования, а также протирание от пыли мебели, осветительных приборов, жалюзи и других возможных предметов.
Не менее двух раз в сутки должна проводиться влажная уборка всех помещений, обязательно с использованием моющих, дезинфицирующих средств и уборочного инвентаря, который имеет специальную маркировку.
Что касается генеральной уборки таких помещений, как операционный блок, родильный и перевязочный зал, то там ее необходимо осуществлять один раз в неделю. При этом из зала необходимо полностью вынести оборудование, инвентарь и мебель. Также после уборки и на протяжении эксплуатационного времени необходимо проводить дезинфекцию помещений при помощи стационарных или передвижных ультрафиолетовых бактерицидных лампам (1 Вт мощности на 1 м 3 помещения).
Вообще профилактика внутрибольничных инфекций должна обеспечивать одно из самых важных мероприятий — ежедневную процедуру дезинфекции. Ее цель заключается в уничтожении возможных микроорганизмов в палатах, на оборудовании и инструментах.
Внутрибольничные инфекции – приказ, касающийся профилактики ВБИ
Перед органами управления всегда стояла проблема госпитальных инфекций. На сегодняшний день существует около пятнадцати приказов и других регламентирующих документов Минздрава СССР, РСФСР и Российской Федерации. Самые первые были изданы в 1976 году, но их смысл является актуальным и по сей день.
Система отслеживания и профилактики внутрибольничных инфекций разрабатывалась долгие годы. А служба эпидемиологов Российской Федерации была узаконена только после девяностых годов (в 1993) одновременно с Приказом № 220 «О мерах по развитию и совершенствованию инфекционной службы в РФ». Этот документ фиксирует правила, которые направлены на развитие инфекционной службы и перспективы усовершенствования деятельности лечебных учреждений по данному курсу.
На данный момент существуют разработанные рекомендационные документы с описанием необходимых действий по профилактике воздушно-капельных и имплантационных инфекций.
Надзор за ВБИ

Инфекционный контроль внутрибольничных инфекций — это эпидемиологический надзор на уровне страны, города, района и в условиях отдельных лечебных учреждений. То есть процесс постоянного наблюдения и выполнение на основе эпидемиологической диагностики действий, направленных на повышение качества медицинской помощи, а также обеспечение сохранности здоровья пациентов и персонала.
Для полной реализации программы контроля внутрибольничных инфекций необходимо должным образом разработать:
— структуру управления и распределения функциональных обязанностей по контролю, в состав которой должны входить представители администрации лечебного учреждения, ведущие специалисты, среднее звено медицинского персонала;
— систему полной регистрации и учета внутрибольничных инфекций, которая ориентирована на своевременное выявление и учет всех гнойно-септических патологий;
— микробиологическое обеспечение инфекционного контроля на базе бактериологических лабораторий, в которых можно проводить высококачественные исследования;
— систему организации профилактических и противоэпидемических действий;
— действующую гибкую систему обучения медицинских работников задачам контроля за инфекциями;
Внутрибольничная инфекция: возбудители, формы, меры профилактики

Внутрибольничной инфекцией (ВБИ, нозокомиальной инфекцией) называют любое инфекционное заболевание, заражение которым произошло в лечебно-профилактическом учреждении. С середины 20-го века ВБИ представляют собой серьезнейшую проблему здравоохранения различных стран мира. Возбудители их имеют ряд особенностей, благодаря которым они успешно живут и размножаются в больничной среде. По официальным данным ежегодно в РФ до 8% пациентов заражаются нозокомиальными инфекциями, что составляет 2-2,5 миллиона человек в год. Однако, статистический метод учета несовершенен и ряд исследователей считает, что реальная заболеваемость в десятки раз превышает заявленную.
Понятие нозокомиальная инфекция объединяет под собой большое количество различных заболеваний, что приводит к трудностям в ее классификации. Общепринятыми подходами к делению ВБИ являются этиологический (по возбудителю) и по локализации процесса:
| Этиологические группы | Локализация инфекционного процесса |
|---|---|
| Сальмонеллез; Стафилококковая инфекция; Корь; Вирусный гепатит; Синегнойная инфекция; Анаэробная инфекция и другие. | Инфекция дыхательных путей; Кишечная инфекция; Раневая инфекция; Инфекция кожи и подкожно-жировой клетчатки; Бактериальный эндокардит и другие. |
Возбудители
 Причинами внутрибольничной инфекции становятся бактерии, вирусы и грибки. Лишь незначительная часть из них относится к патогенным микроорганизмам, гораздо большее значение имеют условно-патогенные микроорганизмы. Они обитают на коже и слизистых человека в норме, а болезнетворность приобретают только при снижении иммунной защиты. Иммунитет слабо реагирует на присутствие условно-патогенной флоры в организме, так как ее антигены привычны ему и не вызывают мощной выработки антител. Нередко возбудители формируют различные ассоциации из нескольких видов бактерий, вирусов, грибков.
Причинами внутрибольничной инфекции становятся бактерии, вирусы и грибки. Лишь незначительная часть из них относится к патогенным микроорганизмам, гораздо большее значение имеют условно-патогенные микроорганизмы. Они обитают на коже и слизистых человека в норме, а болезнетворность приобретают только при снижении иммунной защиты. Иммунитет слабо реагирует на присутствие условно-патогенной флоры в организме, так как ее антигены привычны ему и не вызывают мощной выработки антител. Нередко возбудители формируют различные ассоциации из нескольких видов бактерий, вирусов, грибков.
Список возбудителей ВБИ беспрестанно растет, на сегодняшний день наибольшую значимость имеют следующие виды:
| Условно-патогенная микрофлора: | Патогенная микрофлора: |
|---|---|
| Стафилококки (золотистый, эпидермальный); | Вирусы гепатитов В,С; |
| Стрептококки (группы А, В, С); | Вирус гриппа; |
| Энтеробактерии; | Вирус кори; |
| Кишечная палочка; | Вирус краснухи; |
| Клебсиелла; | Ротавирус; |
| Протей; | Вирус ветряной оспы (для людей, не переболевших ветрянкой в детстве и детей); |
| Синегнойная палочка (псевдомонада); | Сальмонеллы; |
| Ацинетобактеры; | Шигеллы; |
| Пневмоциста; | Клостридии; |
| Токсоплазма; | Микобактерии туберкулеза; |
| Криптококк; | Дифтерийная палочка. |
| Кандида. |
Перечисленные микроорганизмы обладают одним из механизмов широкого распространения и высокой заразности. Как правило, они имеют несколько путей передачи, некоторые способны жить и размножаться вне живого организма. Мельчайшие частицы вирусов легко разносятся по лечебному учреждению через вентиляционные системы и в короткие сроки заражают большое количество людей. Скученность, близкий контакт, ослабленные больные – все эти факторы способствуют возникновению вспышки и поддерживают ее длительное время.
 Бактерии и грибки менее заразны, но они чрезвычайно устойчивы во внешней среде: не поддаются действию дезинфицирующих средств, ультрафиолетового облучения. Некоторые из них формируют споры, которые не погибают даже при длительном кипячении, замачивании в дезинфектантах, замораживании. Свободноживущие бактерии успешно размножаются во влажных средах (на раковинах, в увлажнителях, емкостях с дезсредствами), чем долго поддерживают активность очага внутрибольничной инфекции.
Бактерии и грибки менее заразны, но они чрезвычайно устойчивы во внешней среде: не поддаются действию дезинфицирующих средств, ультрафиолетового облучения. Некоторые из них формируют споры, которые не погибают даже при длительном кипячении, замачивании в дезинфектантах, замораживании. Свободноживущие бактерии успешно размножаются во влажных средах (на раковинах, в увлажнителях, емкостях с дезсредствами), чем долго поддерживают активность очага внутрибольничной инфекции.
Возбудителей ВБИ принято называть «госпитальным штаммом». Такие штаммы периодически сменяют друг друга, что связано с антагонистическими отношениями бактерий (например, синегнойной палочки и стафилококка), сменой дезсредств, обновлением оборудования, внедрением новых схем лечения.
Эпидемиологический процесс
Источники инфекции – это больные люди и бессимптомные носители возбудителя. Чаще всего они встречаются среди пациентов, несколько реже – среди персонала и крайне редко источником становятся посетители стационара. Роль последних невелика в связи с ограничением посещений стационара, организации мест для встречи в фойе, а не в больничных палатах. Передача возбудителей происходит различными путями:
а) Естественные пути распространения:
- Горизонтальные:
- фекально-оральный;
- контактный;
- воздушно-капельный;
- воздушно-пылевой;
- пищевой.
- Вертикальный – через плаценту от матери к плоду.
б) Искусственные (артифициальные) пути распространения:
- Ассоциированный с парентеральными вмешательствами (инъекциями, переливанием крови, пересадкой органов и тканей).
- Ассоциированный с лечебными и диагностическими инвазионными процедурами (искусственная вентиляция легких, эндоскопическое обследование полостей организма, лапароскопическое вмешательство).
По частоте возникновения вспышек внутрибольничной инфекции лидируют:
- Родильные дома;
- Хирургические стационары;
- Отделения реанимации и интенсивной терапии;
- Терапевтические стационары;
- Детские отделения.
Структура заболеваемости зависит от профиля стационара. Так, в хирургии на первое место выходят гнойно-септические инфекции, в терапии – инфекции дыхательных путей, в урологических стационарах – инфекции мочевыделительной системы (в связи с применением катетеров).

Инфекционный процесс развивается при наличии у пациента отягощающих его состояние болезней. Выделяют группы больных, восприимчивых к возбудителям ВБИ:
- Новорожденные;
- Пожилые люди;
- Истощенные;
- Больные с хронической патологией (сахарный диабет, сердечная недостаточность, злокачественные опухоли);
- Длительно получающие антибиотики и антацидные средства (снижающие кислотность желудочного сока);
- ВИЧ-инфицированные;
- Люди, прошедшие курс химио-/лучевой терапии;
- Пациенты после инвазивных манипуляций;
- Больные с ожогами;
- Алкоголики.
Заболеваемость ВБИ вспышечная или спорадическая, то есть, возникает один или несколько случаев болезни одновременно. Заболевших связывает нахождение в одном помещении, применение общего инструментария, совместное употребление больничной пищи, использование общей санитарной комнаты. Сезонность у вспышек отсутствует, они регистрируются в любое время года.
Профилактика ВБИ
Профилактика ВБИ – это наиболее эффективный способ решения проблемы. Для лечения нозокомиальной инфекции необходимы самые современные антибиотики, к которым микроорганизмы не успели выработать резистентность. Таким образом, антибактериальная терапия превращается в бесконечную гонку, в которой возможности человечества весьма ограничены.
Положение дел понимали врачи прошлого века, в связи с чем в 1978 году минздрав СССР выпустил приказ 720, который полностью регламентирует профилактику ВБИ и действует на территории РФ по сей день.
Самым важным звеном в предотвращении распространения госпитальных штаммов являются специалисты со сертификатом «сестринское дело». Средний медицинский персонал принимает непосредственное участие в уходе за пациентами, проведении инвазивных манипуляций, дезинфекции и стерилизации объектов больничной среды. Только неукоснительное соблюдение санитарных правил в лечебных учреждениях существенно снижает частоту вспышек нозокомиальной инфекции.
К мерам профилактики относятся:
 Выявление и санирование больных/носителей внутрибольничной инфекции;
Выявление и санирование больных/носителей внутрибольничной инфекции;- Разделение «чистых» и «грязных» потоков в приемных отделениях, перевязочных и операционных;
- Строгое соблюдение санэпидрежима;
- Применение в лечебных учреждениях приточно-вытяжной вентиляции с антибактериальными фильтрами;
- Тщательная обработка инструментария, аппаратуры, поверхностей с использованием механических, физических и химических способов обеззараживания;
- Рациональное применение антибиотиков.
С развитием фармацевтической и химической промышленности проблема внутрибольничных инфекций приобрела невероятный размах. Неадекватное назначение антибиотиков, применение все более мощных дезинфектантов в избыточных/недостаточных концентрациях приводят к появлению сверхустойчивых штаммов микроорганизмов. Известны случаи, когда из-за агрессивного и резистентного штамма стафилококка целые больничные корпусы предавались огню – более щадящих способов справиться с бактерией не было. Проблема внутрибольничной инфекции – это своеобразное напоминание человечеству о могуществе микроорганизмов, их умении приспосабливаться и выживать.
Видео: как развиваются внутрибольничные инфекции?
Внутрибольничные инфекции причины симптомы диагностика и лечение
В США, по оценкам Центров контроля и профилактики заболеваний, около 1,7 миллиона случаев внутрибольничных инфекций, вызванных всеми типами микроорганизмов, приводят или сопутствуют 99 000 смертям ежегодно.
В Европе, по результатам проведенных госпитальных исследований, смертность от внутрибольничных инфекций составляет 25 000 случаев в год, из них две трети вызваны грам-отрицательными микроорганизмами.
В России фиксируется около 30 тысяч случаев ежегодно, что свидетельствует о недостатках статистики. [3]
Внутрибольничными агентами могут вызываться тяжёлые пневмонии, инфекции мочевыводящих путей, крови и других органов.
Для ВБИ характерны свои особенности эпидемиологии, отличающие ее от классических инфекций. К ним относятся: своеобразие механизмов и факторов передачи, особенности течения эпидемиологического и инфекционного процессов, важная роль медицинского персонала ЛПУ в возникновении, поддержании и распространении очагов ВБИ.
Многие типы инфекций трудно поддаются лечению по причине антибиотикорезистентности, которая постепенно начинает распространяться и среди грам-отрицательных бактерий, опасных для людей во внебольничной среде [4] .
Для возникновения ВБИ необходимо наличие следующих звеньев инфекционного процесса:
- источник инфекции (хозяин, пациент, медработник);
- возбудитель (микроорганизм);
- факторы передачи [5]
- восприимчивый организм
Источниками в большинстве случаев служат:
- медицинский персонал;
- носители скрытыми формами инфекции;
- больные с острой, стёртой или хронической формой инфекционных заболеваний, включая раневую инфекцию;
Посетители стационаров очень редко бывают источниками ВБИ [1] .
Факторами передачи чаще всего выступают пыль, вода, продукты питания, оборудование и медицинские инструменты.
Ведущими путями заражения в условиях ЛПУ являются контактно-бытовой, воздушно-капельный и воздушно-пылевой. Также возможен парентеральный путь (характерно для гепатитов В, С, D и др.)
Механизмы передачи инфекции: аэрозольный, фекально-оральный, контактный, гемоконтактный [5] .
Способствующие факторы
К факторам внутрибольничной среды, способствующим распространению ВБИ относятся:
- недооценка эпидемической опасности внутрибольничных источников инфекции и риска заражения при контакте с пациентом;
- перегрузка ЛПУ;
- наличие невыявленных носителей внутрибольничных штаммов среди медперсонала и пациентов;
- нарушение медперсоналом правил асептики и антисептики, личной гигиены;
- несвоевременное проведение текущей и заключительной дезинфекции, нарушение режима уборки;
- недостаточное оснащение ЛПУ дезинфекционными средствами;
- нарушение режима дезинфекции и стерилизации медицинских инструментов, аппаратов, приборов и т. д.;
- устаревшее оборудование;
- неудовлетворительное состояние пищеблоков, водоснабжения;
- отсутствие фильтрационной вентиляции.
Группа риска
Лица с повышенным риском заражения ВБИ:
- Больные:
- без определенного места жительства, мигрирующее население,
- с длительными не долеченными хроническими соматическими и инфекционными заболеваниями,
- не имеющие возможность получать специальную медицинскую помощь;
- Лица, которым:
- назначена терапия, подавляющая иммунную систему (облучение, иммунодепрессанты);
- проводятся обширные хирургические вмешательства с последующей кровезаместительной терапией, программный гемодиализ, инфузионная терапия;
- Родильницы и новорождённые, особенно недоношенные и переношенные;
- Дети с врождёнными аномалиями развития, родовой травмой;
- Медперсонал ЛПУ.
Этиология
Всего насчитывается более 200 агентов, которые могут быть причиной ВБИ. До появления антибиотиков основными из них были стрептококки и анаэробные палочки. Однако после начала клинического применения антибиотиков возбудителями основных ВБИ стали ранее непатогенные (или условно-патогенные) микроорганизмы: St. aureus, St. epidermidis, St. saprophiticus, Escherichia coli, Enterococcus faecalis, Enterococcus durans, Klebsiella sp., Proteus mirabilis, Providencia spp, Acinetobacter, Citobacter, Serratia marcescens.
Так же установлено, что внутрибольничное инфицирование может быть связано с распространением ротавирусной, цитомегаловирусной инфекции, кампилобактера, вирусов гепатита В, С и D, а также ВИЧ-инфекции.
В результате циркуляции микроорганимов в отделении происходит их естественный отбор и мутация с образованием наиболее устойчивого госпитального штамма, являющегося непосредственной причиной ВБИ.
Госпитальный штамм — это микроорганизм, изменившийся в результате циркуляции в отделении по своим генетическим свойствам, в результате мутаций или переноса генов (плазмид) обретший некоторые несвойственные «дикому» штамму характерные черты, позволяющие ему выживать в условиях стационара.
Основные черты приспособления — это устойчивость к одному или нескольким антибиотикам широкого спектра действия, устойчивость в условиях внешней среды, снижение чувствительности к антисептикам. [6] . Госпитальные штаммы очень разнообразны, в каждой больнице или отделении возможно появление своего характерного штамма со свойственным только ему набором биологических свойств.
Классификация
- В зависимости от путей и факторов передачи ВБИ классифицируют:
- Воздушно-капельные (аэрозольные)
- Вводно-алиментарные
- Контактно-бытовые
- Контактно-инструментальные
- Постинъекционные
- Постоперационные
- Послеродовые
- Посттрансфузионные
- Постэндоскопические
- Посттрансплантационные
- Постдиализные
- Постгемосорбционные
- Посттравматические инфекции
- Другие формы.
- От характера и длительности течения:
- Острые
- Подострые
- Хронические.
- По степени тяжести:
- Тяжелые
- Средне-тяжелые
- Легкие формы клинического течения.
- В зависимости от степени распространения инфекции:
- Генерализованные инфекции: бактериемия (виремия, микемия), септицемия, септикопиемия, токсико-септическая инфекция (бактериальный шок и др.).
- Локализованные инфекции
- Инфекции кожи и подкожной клетчатки (ожоговых, операционных, травматический ран, Постинъекционные абсцессы, омфалит,рожа, пиодермия, абсцесс и флегмона подкожной клетчатки, парапроктит, мастит, дерматомикозы и др.);
- Респираторные инфекции (бронхит, пневмония, легочный абсцесс и гангрена, плеврит, эмпиема и др.);
- Инфекции глаза (конъюнктивит, кератит, блефарит и др.);
- ЛОР-инфекции (отиты, синуситы, ринит, мастоидит, ангина, ларингит, фарингит, эпиглоттит и др.);
- Стоматологические инфекции (стоматит, абсцесс, др.);
- Инфекции пищеварительной системы (гастроэнтероколит, энтерит, колит, холецистит, гепатиты, перитонит, абсцессы брюшины и др.);
- Урологические инфекции (бактериурия, пиелонефрит, цистит, уретрит, др.);
- Инфекции половой системы (сальпингоофорит, эндометрит, др.);
- Инфекции костей и суставов (остеомиелит, инфекция сустава или суставной сумки, инфекция межпозвоночных дисков);
- Инфекции ЦНС (менингит, абсцесс мозга, вентрикулит и др.);
- Инфекции сердечно-сосудистой системы (инфекции артерий и вен, эндокардит, миокардит, перикардит, постоперационный медиастинит).
Профилактика
Профилактика внутрибольничных инфекций является сложным и комплексным процессом, который должен включать три составляющие:
- минимизация возможности заноса инфекции извне;
- исключение распространение инфекции между больными внутри учреждения;
- исключение выноса инфекции за пределы ЛПУ.
Лечение

Примечания
- ↑ 12http://www.medicinform.net/immun/immun_spec11.htm Определение ВОЗ
- ↑ 12http://www.consilium-medicum.com/infectionandanty/article/7946/ Consilium Medicum: Инфекции и антимикробная терапия Том 2/N 3/2000 «Особенности эпидемиологии и микробиологии госпитальных инфекций».
- ↑ Алла Астахова, Палата выживания. // Итоги. №42 / 801 (17.10.11)
- ↑ Pollack, Andrew. «Rising Threat of Infections Unfazed by Antibiotics»New York Times, 27 февраля 2010 года
- ↑ 12http://nursebook.ru/внутрибольничная_инфекция_вби Справочник медсестры
- ↑http://www.jagannath.ru/users_files/books/6abalov_N.P._-_Neonatologiya._V_2_t._-_Tom_2_.pdf Н. П. Шабалов Неонатология / Госпитальные инфекции у новорожденных (Н. П. Шабалов,Т. Н. Касаткина)
 | Это заготовка статьи по медицине. Вы можете помочь проекту, исправив и дополнив её. Это примечание по возможности следует заменить более точным. |
Wikimedia Foundation . 2010 .
Смотреть что такое «Внутрибольничные инфекции» в других словарях:
ВНУТРИБОЛЬНИЧНЫЕ ИНФЕКЦИИ — ВНУТРИБОЛЬНИЧНЫЕ ИНФЕКЦИИ, заразные заболевания, к рые возникают среди б ных в больничных учреждениях. Наиболее частым источником В. и. являются б ные, поступающие в б цу в инкубационном периоде. Особенно это относится к б ным со смешанными… … Большая медицинская энциклопедия
Внутрибольничные инфекции — см. Ятрогенные инфекции. (Источник: «Словарь терминов микробиологии») … Словарь микробиологии
внутрибольничные инфекции — См. Ятрогенные инфекции (Источник: «Словарь терминов микробиологии») … Словарь микробиологии
ВНУТРИБОЛЬНИЧНЫЕ ИНФЕКЦИИ — (син: нозокомиальные инфекции) – инфекционные болезни и раневые инфекции, присоединившиеся в стационаре к основному заболеванию, а также заболевания медработников, возникшие в связи с лечением и уходом за инфекционными больными. Источником… … Энциклопедический словарь по психологии и педагогике
инфекции нозокомиальные — (лат. nosocomialis больничный) см. Инфекции внутрибольничные … Большой медицинский словарь
Инфекции внутрибольничные послеоперационные — 2.6. К внутрибольничным послеоперационным инфекциям относятся заболевания, возникающие в течение 30 дней после оперативного вмешательства, а при наличии имплантата в месте операции до года. Источник: Постановление Главного государственного… … Официальная терминология
Ятрогенные инфекции — (внутрибольничные инфекции, госпитальные инфекции, нозокомиальные инфекции) любые инфекц. и паразитарные заболевания пациентов и мед работников, заражение к рыми происходит в процессе оказания мед. помощи в больничных стационарах, амбулаторно… … Словарь микробиологии
Стафилококковые инфекции — острые и хронические, локализованные и генерализованные инфекции, обусловленные стафилококками. Большинство случаев С.и. вызывается S. aureus, но их возбудителями могут быть также S. ep >Словарь микробиологии
Пневмония — I Пневмония (pneumonia; греч. pneumon легкое) инфекционное воспаление легочной ткани, поражающее все структуры легких с обязательным вовлечением альвеол. Неинфекционные воспалительные процессы в легочной ткани, возникающие под влиянием вредных… … Медицинская энциклопедия
Внутрибольни́чные инфе́кции — (синоним нозокомиальные инфекции) инфекционные болезни, связанные с пребыванием, лечением, обследованием и обращением за медицинской помощью в лечебно профилактическое учреждение. Присоединяясь к основному заболеванию, В. и. ухудшает течение и… … Медицинская энциклопедия
Внутрибольничные инфекции у детей
Внутрибольничные инфекции, или госпитальные инфекции, нозокомиальные инфекции
К внутрибольничным инфекциям относятся заболевания, имеющие микробную природу и выраженную клиническую картину, заражение которыми произошло в ходе посещения лечебного учреждения или же по истечении месяца после выписки из него. Инфекция причисляется к госпитальной, если её первые признаки были обнаружены по истечении двух суток или более с момента выписки.
Причины
Заражение госпитальными инфекциями происходит в результате попадания в организм ребёнка определённого возбудителя:
- условно-патогенного микроорганизма (клебсиеллы, стафилококка, стрептококка, пневмококка и других);
- вируса (герпеса, гриппа, гепатита, аденовируса, риновируса, ротавируса, энтеровируса);
- грибов (лучистых, плесневых или дрожжеподобных).
Передача инфекционного агента происходит вследствие контакта малыша с его носителем – другим пациентом лечебного учреждения или медицинским персоналом. Способов передачи подобных болезней достаточно много: фекально-оральный, воздушно-капельный, контактный, парентеральный (в процессе инвазивных процедур). Кроме того, некоторые болезнетворные микроорганизмы способны распространяться через пыль, воду, продукты питания, постельное бельё, медицинский инструментарий и оборудование.
Риск заражения детей инфекционными заболеваниями в медицинских организациях повышается в следующих ситуациях:
- при наличии у ребёнка различных проблем здоровья;
- при ослабленном иммунитете;
- при хронических недугах;
- в случае открытых ран;
- при наличии катетеров, трахеостом и полостных дренажей.
К числу располагающих факторов для развития нозокомиальных инфекций относят:
- чрезмерную загруженность детских медицинских учреждений;
- несоблюдение мер гигиены и антисептики со стороны медперсонала;
- недостаточно тщательное или редкое осуществление дезинфекции и стерилизации инструментария и помещений;
- использование старого оборудования;
- неприемлемое состояние пищеблоков и системы водоснабжения.
Симптомы
Поскольку спектр внутрибольничных инфекций очень широк, проявления заболеваний зависят от типа возбудителя, состояния здоровья ребёнка и стадии болезни (острой, подострой, хронической). В стенах медицинского учреждения ребёнок может заразиться инфекциями кожи, глаз, костей, пищеварительной и половой системы и многими другими. В связи с этим, симптоматика будет различаться в соответствии с заболеванием.
Среди детских госпитальных инфекций чаще всего встречаются кишечные, гнойно-септические и гемоконтактные. Реже отмечаются ротавирусные инфекции, дифтерия, туберкулёз, микоз и прочие.
Диагностика внутрибольничной инфекции у ребёнка мамы
Диагностика детских нозокомиальных инфекций базируется на следующих фактах:
- первые признаки заболевания были отмечены по прошествии двух суток или более с момента посещения ребёнком медицинского учреждения;
- представляется возможным отследить связь заражения малыша и проведёнными ему ранее инвазивными процедурами;
- есть понимание, что явилось источником инфекции, и каким образом она попала в организм ребёнка.
Для постановки диагноза врачу необходимо осуществить конкретизацию штамма возбудителя. С этой целью доктор проводит ряд лабораторных исследований:
- бактериологический посев крови, который целесообразно осуществлять несколько раз, чтобы получить максимально достоверную картину;
- посев отделяемого из разных органов, в зависимости от ситуации (моча, кал, мазок из половых органов, зева и так далее);
- микроскопию;
- эндоскопию;
- пункцию;
- венесекцию;
- мануальные, вагинальные, ректальные обследования.
Осложнения
Внутрибольничные инфекции продлевают нахождение ребёнка в лечебном заведении, оказывают негативное влияние на его здоровье, иммунитет, увеличивают продолжительность выздоровления и снижают качество жизни малыша.
Лечение
Что можете сделать вы
Ребёнок, заразившийся внутрибольничной инфекцией, должен быть оперативно осмотрен врачом и взят на контроль. Родителям такого малыша не следует прибегать к самостоятельному лечению, поскольку оно может не принести желаемого эффекта или даже усугубить течение болезни. Кроме того, несвоевременная изоляция носителя госпитальной инфекции от других детей и взрослых чревато их заражением.
Что делает врач
Терапия госпитальных инфекций обладает рядом особенностей, связанных с высокой резистентностью их возбудителей к традиционным препаратам и широкому спектру антибиотиков. Более того, внутрибольничные штаммы настолько разнообразны, что в отдельном учреждении может присутствовать специфический возбудитель с набором уникальных биологических характеристик.
Ребёнок должен быть изолирован от остальных пациентов. При этом необходимо осуществить тщательную дезинфекцию всего отделения, где находился заражённый малыш. Лекарственные препараты назначаются с учётом возраста, состояния здоровья ребёнка, типа возбудителя и стадии болезни. Врач может рекомендовать применение иммуномодулирующих и иммуностимулирующих препаратов, витаминов. В зависимости от самочувствия пациента допустимо использование симптоматической терапии.
Профилактика
Главной профилактической мерой нозокомиальных инфекций в детских больничных учреждениях является соблюдение санитарно-гигиенических норм и противоэпидемических правил. В большей степени это касается процесса дезинфекции помещений, стерилизации инструментов, приборов и белья. Медицинскому персоналу следует строго соблюдать правила асептики и антисептики, а при проведении инвазивных процедур работать в резиновых перчатках, масках и очках. Грамотная антибиотикотерапия, позволяющая минимизировать длительность пребывания пациентов в больницах, также помогает предупредить распространение госпитальных инфекций.
К числу прочих предупреждающих мер относятся:
- изоляция заражённых детей;
- размещение детей в больницах по 2 человека в палате с учётом их возраста и характера заболевания;
- регулярное обеззараживание и стерилизация игрушек, белья и всех предметов, с которыми контактируют пациенты с внутрибольничной инфекцией;
- тщательный осмотр и составление анамнеза ребёнка при его поступлении на отделение;
- контроль за посетителями лечебных учреждений;
- проведение полноценных обследований персонала, поступающего на работу, а также регулярные осмотры постоянных сотрудников.
Внутрибольничные инфекции: причины заболевания, основные симптомы, лечение и профилактика

Болезни инфекционного характера, инфицирование которыми происходит после поступления больного в стационар, также они могут поражать медицинский персонал. Обычно, недуг развивается в течение двух суток и более, после госпитализации. Внутрибольничные инфекции ухудшают протекание первичных заболеваний, а также пролонгируют продолжительность выздоровления в полтора раза. Кроме того среди таких пациентов повышается уровень смертности.
Причины внутрибольничных инфекций
Недуг спровоцирован: эпидермальным и золотистым стафилококком, бета-гемолитическим стрептококком, пневмококком, энтерококком, клебсиеллой, эшерихиями, энтеробактером, псевдомонадами, и другими микроорганизмами. Кроме того вызывать развитие госпитальных инфекций могут: вирус простого герпеса, аденовирусная инфекция, грипп, парагрипп, цитомегаловирусная инфекция, вирусные гепатиты, реапираторно-синцитиальные инфекции, риновирусы, ротавирусы, энтеровирусы и прочие.
Носителями в основном являются пациенты пребывающие на госпитализации, а также персонал. Основными путями заражения выступают: воздушно-капельный, фекально-оральный, контактный, трансмиссионный, а также парентеральный механизмы передачи. В медучреждениях также возможно заражение ВИЧ-инфекцией, сифилисом и гепатитами B, C, D.
Основными причинами распространения госпитальных инфекций считается несоблюдение санитарно-эпидемических и гигиенических норм, а также поздняя изоляция пациентов-носителей.
Классификация внутрибольничных инфекций
Распределяются по локализации очага заражения.
• Болезни поражающие кожу, слизистые оболочки и подкожную клетчатку (офмалиты, флегмоны, пиодермии, маститы, парапроктиты);
• Заболевания ротовой полости, а также ЛОР-органов (стоматиты, фарингиты, ларингиты, эпиглоттиты, риниты, синуситы, отиты, мастоидиты);
• Болезни дыхательных путей (бронхиты, пневмонии, плевриты, абсцессы, гангрены, эмпиемы, медиастиниты);
• Болезни органов ЖКТ (гастриты, энтериты, колиты, вирусные гепатиты);
• Офтальмологические заболевания (блефариты, конъюнктивиты, кератиты);
• Урологические болезни (уретриты, циститы, приелонефриты, эндометриты, аднекситы);
• Заболевания костей и суставов (бурситы, артриты, остеомиелиты);
• Заболевания сердечно-сосудистой системы (перикардиты, миокардиты, эндокардиты, тромбофлебиты);
• Заболевания нервной системы ( менингиты, миелиты и прочие).
Симптомы внутрибольничных инфекций
Клиническая картина зависит от локализации очага заражения, типа заболевания и возбудителя.
Диагностика внутрибольничных инфекций
Главный признак – проявление симптоматики не раньше, нежели через 2-е суток после госпитализации. Врачи должны установить источник заражения, провести связь с инвазивными процедурами, если они были. Чтобы выявить возбудителя проводят лабораторные исследования. В зависимости от локализации инфекции собираются анализы: мазок из соединительной оболочки глаза, материал из зева, моча, кал, мокрота, отделяемое ран. Кроме того проводятся: реакция связывания комплемента, иммуноферментный анализ, радиоиммунный анализ, а также ПЦР.
Лечение внутрибольничных инфекций
Основная и симптоматическая терапия назначается в зависимости от типа заболевания и его локализации. Обычно, все госпитальные инфекции имеют резистентность к основным лечащим препаратам. Ситуация усложняется еще и тем, что инфекция развивается у больного с ослабленным основным заболеванием организмом. Широко используется назначение целенаправленных антибактериальных препаратов, после выявления возбудителя и результатов анализа на чувствительности к антибиотикам.
Профилактика внутрибольничных инфекций
Соблюдение санитарно-эпидемиологических норм в медицинских учреждениях. Медицинские работники должны менять перчатки после каждого пациента, надевать защитные очки и маску. Для предотвращения инфицирования врачей, медсестер и других специалистов вакцинируют от различных инфекций.
В больницах должны применятся высокоэффективные антисептики, а также проводится правильная стерилизация оборудования многоразового использования.
Кроме того, важно сокращать сроки пребывания больных в стационаре, чтобы снизить риски заражения внутрибольничными инфекциями.
Внутрибольничные инфекции
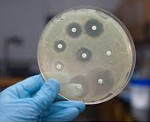
Внутрибольничные инфекции – различные инфекционные заболевания, заражение которыми произошло в условиях лечебного учреждения. В зависимости от степени распространения различают генерализованные (бактериемию, септицемию, септикопиемию, бактериальный шок) и локализованные формы внутрибольничных инфекций (с поражением кожи и подкожной клетчатки, дыхательной, сердечно-сосудистой, урогенитальной системы, костей и суставов, ЦНС и т. д.). Выявление возбудителей внутрибольничных инфекций проводится с помощью методов лабораторной диагностики (микроскопических, микробиологических, серологических, молекулярно-биологических). При лечении внутрибольничных инфекций используются антибиотики, антисептики, иммуностимуляторы, физиотерапия, экстракорпоральная гемокоррекция и т. д.

Общие сведения
Внутрибольничные (госпитальные, нозокомиальные) инфекции — инфекционные заболевания различной этиологии, возникшие у пациента или медицинского сотрудника в связи с пребыванием в лечебно-профилактическом учреждении. Инфекция считается внутрибольничной, если она развилась не ранее 48 часов после поступления больного в стационар. Распространенность внутрибольничных инфекций (ВБИ) в медицинских учреждениях различного профиля составляет 5-12%. Наибольший удельный вес внутрибольничных инфекций приходится на акушерские и хирургические стационары (отделения реанимации, абдоминальной хирургии, травматологии, ожоговой травмы, урологии, гинекологии, отоларингологии, стоматологии, онкологии и др.). Внутрибольничные инфекции представляют собой большую медико-социальную проблему, поскольку утяжеляют течение основного заболевания, увеличивают длительность лечения в 1,5 раза, а количество летальных исходов — в 5 раз.

Этиология и эпидемиология внутрибольничных инфекций
Основными возбудителями внутрибольничных инфекций (85% от общего числа) выступают условно-патогенные микроорганизмы: грамположительные кокки (эпидермальный и золотистый стафилококк, бета-гемолитический стрептококк, пневмококк, энтерококк) и грамотрицательные палочковидные бактерии (клебсиеллы, эшерихии, энтеробактер, протей, псевдомонады и др.). Кроме этого, в этиологии внутрибольничных инфекций велика удельная роль вирусных возбудителей простого герпеса, аденовирусной инфекции, гриппа, парагриппа, цитомегалии, вирусных гепатитов, респираторно-синцитиальной инфекции, а также риновирусов, ротавирусов, энтеровирусов и пр. Также внутрибольничные инфекции могут быть вызваны условно-патогенными и патогенными грибами (дрожжеподобными, плесневыми, лучистыми). Особенностью внутригоспитальных штаммов условно-патогенных микроорганизмов служит их высокая изменчивость, лекарственная резистентность и устойчивость к воздействию факторов среды (ультрафиолета, дезинфектантов и пр.).
Источниками внутрибольничных инфекций в большинстве случаев выступают пациенты или медицинский персонал, являющиеся бактерионосителями или больными стертыми и манифестными формами патологии. Как показывают исследования, роль третьих лиц (в частности, посетителей стационаров) в распространении ВБИ невелика. Передача различных форм госпитальной инфекции реализуется с помощью воздушно-капельного, фекально-орального, контактного, трансмиссивного механизма. Кроме этого, возможен парентеральный путь передачи внутрибольничной инфекции при проведении различных инвазивных медицинских манипуляций: забора крови, инъекций, вакцинации, инструментальных манипуляций, операций, ИВЛ, гемодиализа и пр. Таким образом в медучреждении возможно заразиться гепатитами В, С и D, гнойно-воспалительными заболеваниями, сифилисом, ВИЧ-инфекцией. Известны случаи внутрибольничных вспышек легионеллеза при приеме больными лечебного душа и вихревых ванн.
Факторами, участвующими в распространении внутрибольничной инфекции, могут выступать контаминированные предметы ухода и обстановки, медицинский инструментарий и аппаратура, растворы для инфузионной терапии, спецодежда и руки медперсонала, изделия медицинского назначения многоразового использования (зонды, катетеры, эндоскопы), питьевая вода, постельные принадлежности, шовный и перевязочный материал и мн. др.
Значимость тех или иных видов внутрибольничной инфекции во многом зависит от профиля лечебного учреждения. Так, в ожоговых отделениях преобладает синегнойная инфекция, которая в основном передается через предметы ухода и руки персонала, а главным источником внутрибольничной инфекции являются сами пациенты. В учреждениях родовспоможения основную проблему представляет стафилококковая инфекция, распространяемая медицинским персоналом-носителем золотистого стафилококка. В урологических отделениях доминирует инфекция, вызываемая грамотрицательной флорой: кишечной, синегнойной палочкой и др. В педиатрических стационарах особую значимость имеет проблема распространения детских инфекций – ветряной оспы, эпидемического паротита, краснухи, кори. Возникновению и распространению внутрибольничной инфекции способствуют нарушение санитарно-эпидемиологического режима ЛПУ (несоблюдение личной гигиены, асептики и антисептики, режима дезинфекции и стерилизации, несвоевременное выявление и изоляция лиц-источников инфекции и т. д.).
К группе риска, в наибольшей степени подверженной развитию внутрибольничной инфекции, относятся новорожденные (особенно недоношенные) и дети раннего возраста; пожилые и ослабленные пациенты; лица, страдающие хроническими заболеваниями (сахарным диабетом, болезнями крови, почечной недостаточностью), иммунодефицитом, онкопатологией. Восприимчивость человека к внутрибольничным инфекциям увеличивается при наличии у него открытых ран, полостных дренажей, внутрисосудистых и мочевых катетеров, трахеостомы и других инвазивных устройств. На частоту возникновения и тяжесть течения внутрибольничной инфекции влияет долгое нахождение пациента в стационаре, длительная антибиотикотерапия, иммуносупрессивная терапия.
Классификация внутрибольничных инфекций
По длительности течения внутрибольничные инфекции делятся на острые, подострые и хронические; по тяжести клинических проявлений – на легкие, среднетяжелые и тяжелые формы. В зависимости от степени распространенности инфекционного процесса различают генерализованные и локализованные формы внутрибольничной инфекции. Генерализованные инфекции представлены бактериемией, септицемией, бактериальным шоком. В свою очередь, среди локализованных форм выделяют:
- инфекции кожи, слизистых и подкожной клетчатки, в т. ч. послеоперационных, ожоговых, травматических ран. В частности, к их числу относятся омфалит, абсцессы и флегмоны, пиодермия, рожа, мастит, парапроктит, грибковые инфекции кожи и др.
- инфекции полости рта (стоматит) и ЛОР-органов (ангина, фарингит, ларингит, эпиглоттит, ринит, синусит, отит, мастоидит)
- инфекции бронхолегочной системы (бронхит, пневмония, плеврит, абсцесс легкого, гангрена легкого, эмпиема плевры, медиастинит)
- инфекции пищеварительной системы (гастрит, энтерит, колит, вирусные гепатиты)
- глазные инфекции (блефарит, конъюнктивит, кератит)
- инфекции урогенитального тракта (бактериурия, уретрит, цистит, пиелонефрит, эндометрит, аднексит)
- инфекции костно-суставной системы (бурсит, артрит, остеомиелит)
- инфекции сердца и сосудов (перикардит, миокардит, эндокардит, тромбофлебиты).
- инфекции ЦНС (абсцесс мозга, менингит, миелит и др.).
В структуре внутрибольничных инфекций на долю гнойно-септических заболеваний приходится 75-80%, кишечных инфекций — 8-12%, гемоконтактных инфекций — 6-7%. На прочие инфекционные заболевания (ротавирусные инфекции, дифтерию, туберкулез, микозы и др.) приходится около 5-6%.
Диагностика внутрибольничных инфекций
Критериями, позволяющими думать о развитии внутрибольничной инфекции, служат: возникновение клинических признаков заболевания не ранее чем через 48 часов после поступления в стационар; связь с проведением инвазивного вмешательства; установление источника инфекции и фактора передачи. Окончательное суждение о характере инфекционного процесса получают после идентификации штамма возбудителя с помощью лабораторных методов диагностики.
Для исключения или подтверждения бактериемии проводится бактериологический посев крови на стерильность, желательно не менее 2-3-х раз. При локализованных формах внутрибольничной инфекции микробиологическое выделение возбудителя может быть произведено из других биологических сред, в связи с чем выполняется посев мочи, кала, мокроты, отделяемого ран, материала из зева, мазка с конъюнктивы, из половых путей на микрофлору. Дополнительно к культуральному методу выявления возбудителей внутрибольничных инфекций используются микроскопия, серологические реакции (РСК, РА, ИФА, РИА), вирусологический, молекулярно-биологический (ПЦР) методы.
Лечение внутрибольничных инфекций
Сложности лечения внутрибольничной инфекции обусловлены ее развитием в ослабленном организме, на фоне основной патологии, а также резистентностью госпитальных штаммов к традиционной фармакотерапии. Больные с диагностированными инфекционными процессами подлежат изоляции; в отделении проводится тщательная текущая и заключительная дезинфекция. Выбор противомикробного препарата основывается на особенностях антибиотикограммы: при внутрибольничной инфекции, вызванной грамположительной флорой наиболее эффективен ванкомицин; грамотрицательными микроорганизмами – карбапенемы, цефалоспорины IV поколения, аминогликозиды. Возможно дополнительное применение специфических бактериофагов, иммуностимуляторов, интерферона, лейкоцитарной массы, витаминотерапии.
При необходимости проводится чрескожное облучение крови (ВЛОК, УФОК), экстракорпоральная гемокоррекция (гемосорбция, лимфосорбция). Симптоматическая терапия осуществляется с учетом клинической формы внутрибольничной инфекции с участием специалистов соответствующего профиля: хирургов, травматологов, пульмонологов, урологов, гинекологов и др.
Профилактика внутрибольничных инфекций
Основные меры профилактики внутрибольничных инфекций сводятся к соблюдению санитарно-гигиенических и противоэпидемических требований. В первую очередь, это касается режима дезинфекции помещений и предметов ухода, применения современных высокоэффективных антисептиков, проведения качественной предстерилизационной обработки и стерилизации инструментария, безукоснительного следования правилам асептики и антисептики.
Медицинский персонал должен соблюдать меры индивидуальной защиты при проведении инвазивных процедур: работать в резиновых перчатках, защитных очках и маске; осторожно обращаться с медицинским инструментарием. Большое значение в профилактике внутрибольничных инфекций имеет вакцинация медработников от гепатита В, краснухи, гриппа, дифтерии, столбняка и других инфекций. Все сотрудники ЛПУ подлежат регулярному плановому диспансерному обследованию, направленному на выявление носительства патогенов. Предупредить возникновение и распространение внутрибольничных инфекций позволит сокращение сроков госпитализации пациентов, рациональная антибиотикотерапия, обоснованность проведения инвазивных диагностических и лечебных процедур, эпидемиологический контроль в ЛПУ.
Adblockdetector


 Выявление и санирование больных/носителей внутрибольничной инфекции;
Выявление и санирование больных/носителей внутрибольничной инфекции;
