КТ и рентген гайморовых пазух
КТ и рентген гайморовых пазух
Рентгенологическое исследование – это эффективный метод диагностики человеческого организма, включая состояние ЛОР-органов. Если у человека заложен нос, из него происходит выделение или изменился тембр голоса, то это является показанием к проведению обследования. Одним из эффективнейших способов выявления гайморита считается рентген. С его помощью можно диагностировать различные патологические изменения даже на раннем этапе их развития, что чрезвычайно важно при назначении соответствующего лечения.
Обследование назначается при наличии следующей симптоматики:
- Выделения из носа (иногда с гноем).
- Проблемы с носовым дыханием. Как правило, заложенной оказывается только одна ноздря.
- Частые головные боли.
- Общая усталость, проблемы со сном и потеря прежней активности.
- Носовые кровотечения.
- Болезненность и отечность лба.
При наличии этих симптомов врач может заподозрить наличие воспалительного процесса, но необходимо определить точную причину этого воспалительного процесса, ведь схожие признаки есть при полипах и искривлении перегородки. Поэтому проведение рентгена гайморовых пазух является обязательной процедурой, которая позволяет определить степень развития патологии, наличие новообразований и прочие аспекты.
Содержание
Зачем нужен рентген носа при гайморите?
Яркая симптоматика поможет врачу поставить соответствующий диагноз, но без точной диагностики дальнейшее лечение будет невозможным. Важно сначала обследовать состояние пазух носа, после чего определить с препаратами и физиологическими процедурами, которые смогут избавиться от заболевания.
При диагностике крайне важно знать, как выглядит гайморит на рентгеновском снимке. При этом методе обследования не видны мягкие ткани, зато хорошо визуализированы костные структуры. Если на снимке оттенок придаточных пазух носа и глазниц идентичен, то воспаления нет. Если же есть гнойное содержимое, то визуально оно выглядит как большие затемненные участки.
Рентгеновский снимок пазух носа при гайморите позволяет определить ряд патологических изменений:
- Локализация очагов поражения. Они представлены в виде темных пятен.
- Наличие кистозных образований. Они имеют достаточно четко прорисованные границы.
- Воспалительный процесс и степень его развития. На снимке они видны как белые пятна. Соответственно, чем они ярче, тем сильнее воспалительный процесс.
- Различные изменения. Можно увидеть уровень заполнения пазух носа гноем, утолщение слизистой и другие патологические изменения.
Как можно увидеть гайморит на рентгене?
Ниже вы видите снимок гайморита до и после лечения. Рентгенограмма расшифровывается лечащим врачом, либо рентгенологом.
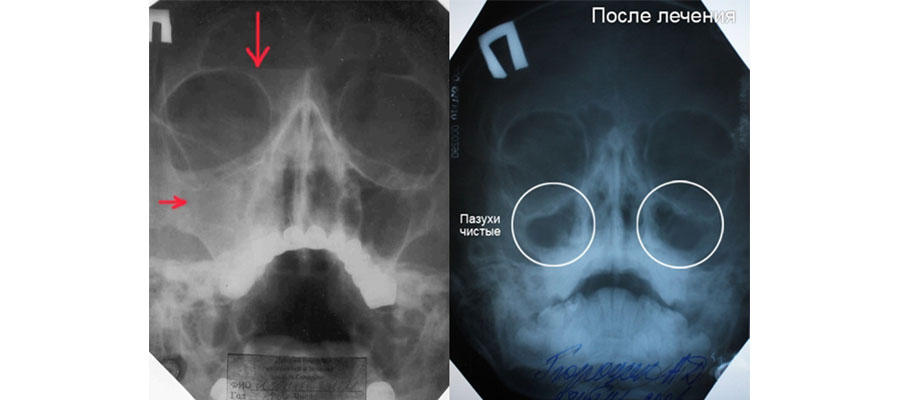
При отсутствии патологических изменений и отклонений, снимок покажет следующую информацию:
- Нос в виде треугольника светлого оттенка, посередине которого расположена перегородка.
- Сбоку от полости носа располагаются верхнечелюстные пазухи в виде треугольных просветлений с не размытыми границами.
- Симметричное расположение носовых ходов с обеих сторон от носовой полости.
- Лобные пазухи расположены над глазницами. На снимке они виды как просветления различной величины.
Патология развивается с воспаления боковых пазух. Далее он локализуется в области лобных долей. Это будет хорошо заметно по затемненным участкам над глазницами и носом. Одновременные воспалительные процессы в лобных и боковых пазухах свидетельствуют не только о наличии гайморита, но и фронтита.
Специалист по снимку носа при гайморите всегда определяет состояние решетчатой кости. Часто в верхнечелюстных пазухах скапливается инфильтративная жидкость:
- слизистая;
- катаральная;
- гнойная.
Заметить ее достаточно просто – жидкость отображается в виде четко сформированного белого участка. Это явный признак патологии, который является одним из оснований при постановке окончательного диагноза
Как проводится рентген гайморовых пазух носа?
Рентген носовых пазух при гайморите – это совершенно стандартная диагностическая процедура. Перед обследованием нужно снять все металлические предметы и съемные зубные протезы. Если установлены импланты, коронки или штифты, то об этом нужно предупредить врача-рентгенолога.
Для получения точной картины заболевания, делается снимок носовых пазух при гайморите в нескольких проекциях:
- Подбородочная. На основании этого снимка специалист делает анализ фактического состояния верхнечелюстных пазух.
- Носоподбородочная. Такая проекция наглядно показывает наличие воспалительного процесса в слизистой.
- Носолобная. На этом снимке можно увидеть состояние решетчатого лабиринта.
Обследование занимает 10-20 минут, после чего врач может наглядно увидеть наличие или отсутствие патологии.
Рентген в детском возрасте
Специалисты сходятся во мнении, что проведение рентгенологического исследования целесообразно с 14 лет. Здесь речь идет не о потенциальном вреде детскому организму, ведь разовая доза облучения при обследовании абсолютно безопасна для ребенка. Дело в том, что в раннем возрасте придаточные пазухи носа еще не окончательно сформированы, поэтому результат обследования не может быть на 100% точным.
К тому же, рентген подразумевает сохранение полной неподвижности в течение всего обследования, чего, по понятным причинам, очень сложно добиться в детском возрасте.
Как по снимку определить гайморит у взрослого пациента?
Снимки гайморита у взрослых пациентов достаточно характерны, особенно если сравнить их с рентгенограммами людей, у которых нет этой патологии. Рентген покажет следующие изменения:
- Глазницы и пазухи носа будут разного оттенка.
- Наличие инфильтративной жидкости (четкое белое пятно на фоне затемнения).
- Утолщенные стенки и размытость границ пазух.
- Кистозные образования разной величины с четко очерченными границами.
Единственное, что нельзя увидеть на снимке носа при гайморите по фото – это тип жидкости, который скопился в пазухах. Исследование лишь показывает ее наличие в виде белого пятна, а что за инфильтрат (гнойная, слизистая или катаральная жидкость), показать не может.

Компьютерная томография при гайморите
В некоторых случаях, помимо рентгена используется КТ гайморовых пазух носа. Это более информативный метод диагностики, который отличается своими преимуществами:
- Это наиболее достоверный способ обследования костных структур.
- Результат исследования – это трехмерный снимок, который позволяет рассмотреть обследуемую область под разными углами и во всех плоскостях.
- Процедура занимает меньше всего времени (если сравнивать с рентгеном и МРТ).
- Снимок получается максимально детализированным.
- Методика позволяет точно определить расположение и количество жидкости.
Отвечая на вопрос, что лучше проводить при гайморите – КТ или МРТ, нужно однозначно сделать выбор в пользу компьютерной томографии. Это обследование может проводиться даже при наличии коронок и имплантов, что невозможно при магнитно-резонансной томографии. К тому же, МРТ обладает наибольшей диагностической ценностью при обследовании мягких, а не костных тканей.
Можно ли определить гайморит без снимка?
При наличии яркой симптоматики, врач собирает устный анамнез и проводит осмотр. Проводится пальпация области лба и вокруг носа на предмет наличия болевых ощущений. Также осуществляется смотр носовых ходов, целью которого является оценка состояния слизистой.
На основании проведенных манипуляций, опытный врач может диагностировать гайморит без рентгена. Но визуальный осмотр не дает четкой картины заболевания, поэтому для составления грамотной схемы лечения, необходимо обязательно сделать снимок.
Рентген-центры «ЛУЧ» занимаются проведением рентгенологических исследований с 2015 года. Современное оборудование позволяет получать снимки высокой точности и детализации. Мы четко понимаем, насколько важна диагностика для дальнейшей терапии, поэтому строго относимся к выполнению своих профессиональных обязанностей.
Записаться к нам на прием можно по контактному номеру телефона, указанного на сайте. Свяжитесь с нами для получения более подробной консультации.
Почему назначается прокол при гайморите
 Основная опасность верхнечелюстного синусита состоит в том, что в черепе человека в непосредственной близости от критически важных органов находится источник воспаления и большое количество гноя и инфицированной слизи, которая может распространиться по организму, вызывая очень серьезные осложнения. Медикаментозная терапия не всегда оказывается достаточно эффективной, особенно если лечение было начато с опозданием, и воспалительный процесс охватил всю носовую полость и придаточную камеру, заблокировав сильным отеком соустье. В таком случае необходим принудительный отвод накопившейся слизи.
Основная опасность верхнечелюстного синусита состоит в том, что в черепе человека в непосредственной близости от критически важных органов находится источник воспаления и большое количество гноя и инфицированной слизи, которая может распространиться по организму, вызывая очень серьезные осложнения. Медикаментозная терапия не всегда оказывается достаточно эффективной, особенно если лечение было начато с опозданием, и воспалительный процесс охватил всю носовую полость и придаточную камеру, заблокировав сильным отеком соустье. В таком случае необходим принудительный отвод накопившейся слизи.
Если своевременно не будет проведена пункция и удален из пазухи гнойный экссудат, то верхнечелюстной синусит способен вызвать такие осложнения:
- острый средний отит с возможным ослаблением слуха;
- менингит и энцефалит;
- воспаление глазного яблока и ухудшение зрения вплоть до полной его потери;
- синдром апноэ (временная остановка дыхания во сне);
- миокардит (воспаление мышцы сердца);
- поражение нижних отделов дыхательных путей (бронхит, пневмония);
- уретрит и цистит вследствие распространения инфекции по жидкостям организма;
- тяжелая форма тонзиллита;
- полная потеря обонятельного рефлекса;
- частые респираторные заболевания.
Приведенный список возможных проблем свидетельствует о том, что с синуситом шутки плохи, и лечить его нужно любыми эффективными методами. И одним из самых быстрых, доступных и действенных методов является прокол гайморовой пазухи.
Противопоказания
В некоторых клинических случаях прокол гайморовых пазух не проводится из-за имеющихся противопоказаний. Такому пациенту назначается курс антибактериальных препаратов для устранения заболевания и поддержания длительной ремиссии.

Когда прокол не рекомендуется:
- наличие воспалительного процесса в других органах;
- сахарный диабет;
- аномалии строения носовых полостей;
- присутствие в организме серьёзных иммунных заболеваний;
- неврологические, психологические болезни;
- ранний детский возраст.
Если имеется запрет на проведение данного вмешательства, решение о необходимости осуществления процедуры принимается врачом-оториноларингологом. На этом этапе учитывается анамнез пациента, стадия гайморита и другие сопутствующие факторы.
Удаление кисты пазухи носа без операции
Если обнаружена киста пазухи носа, лечение без операции проводится с помощью спреев- деконгестантов, антибиотиков, обезболивающих средств, муколитических средств, стероидных и антигистаминных препаратов. Проводят лечение сопутствующих заболеваний – аллергии, гайморита, воспалительных процессов десен, зубов, слизистой оболочки носа. В комплексе с этими препаратами применяют различные средства для промывания полости носа, регенерирующие и восстанавливающие спреи. Лечение назначает врач исходя из результатов обследования пациента.
Больно ли делать прокол при гайморите и сколько делают проколов?
Сама процедура проходит абсолютно безболезненно при правильной подаче обезболивающего средства. Во время пункции пациент ощущает треск в носовом ходе, когда игла протыкает стенку пазухи. Болезненные ощущения наступают после окончания срока воздействия анестезии. Тогда медицинский персонал больницы или клиники по первому требованию предоставляет анальгетические препараты.
Количество проколов и промываний пазухи антисептическим раствором:
- Прокол длиться по времени не более двадцати минут.
- При остром течении заболевания прокол делают до трёх раз.
- При прогрессировании хронической стадии от пяти проколов.
- Обработка пазухи антисептиком проводится ежедневно, до пяти дней.
- При наличии трубки – катетера до десяти дней.
Опасения реальные и мифические
Многие пациенты, особенно «новички» ЛОР отделения, сомневаются, нужно ли при гайморите делать прокол. Да и вопрос послеоперационных осложнений, а пункция относится к хирургическим манипуляциям, не на последнем месте.

Если консервативные методы и щадящая терапия в виде синус-катетеров не справилась с заболеванием, а состояние пациента оставляет желать лучшего, прокол однозначно нужен. В условиях амбулаторного лечения, когда оставить дренажную трубку в полости носа не представляется возможным, могут понадобиться неоднократные проколы. При наблюдении в стационаре такая необходимость в большинстве случаев отпадает.
Что касается осложнений, то риск есть всегда. Вероятность столкнуться с затруднениями после манипуляции прямо пропорциональна тяжести болезни и уровню проведения процедуры. Прокол при гайморите, последствия которого связаны с небрежностью в вопросах дезинфекции инструментария, хранения и применения лекарственных препаратов, вовсе не редкость. Это может свести весь лечебный эффект к минимуму. Поэтому стоит обращаться в проверенные государственные и частные медучреждения, работающие больше 3-5 лет и с большим количеством пациентов.
А вот страхи, связанные с переходом острой формы заболевания в хронический тип из-за проведенной пункции, безосновательны. Последствия прокола при гайморите к формированию хронического воспаления придаточных пазух отношения не имеют. Оно возникает из-за промедления с лечением, несоблюдения врачебных рекомендаций, частых повторных заболеваний носоглотки и ряда других факторов.
Но есть и обоснованные опасения, так как в некоторых случаях, к счастью очень и очень редких, могут развиваться весьма опасные состояния:
- абсцесс;
- менингит;
- отит;
- эмболия кровеносных сосудов;
- флегмона глазницы;
- эмфизема;
- аллергические проявления.
Поэтому если после прокола гайморита болит голова, щеки, нос больше оговоренного врачом срока или присутствуют другие неприятные симптомы, следует повторно и как можно быстрее встретиться с ЛОР-специалистами.

К вопросу о боли во время пункции и о профилактике
Подавляющая часть больных интересуется, больно ли делать прокол при гайморите (отзывы размещены ниже). У всех пациентов разный порог восприимчивости к болевым ощущениям. Кто-то спокойно выдерживает процедуру практически «на живую». А другим и убойной анестезии не хватает. Поэтому вопрос этот сугубо индивидуальный.

В большинстве случаев пациента во время процедуры сопровождают ощущения постороннего предмета в носовой полости. При проколе вполне возможен хруст, однако это не должно пугать больного. Непродолжительные головные боли и легкий дискомфорт – также закономерные явления после пункции.
Профилактика гайморита после прокола сводится к выполнению разумных и доступных каждому человеку положений:
- избеганию людных мест во время сезонных обострений ОРВИ;
- регулярному проветриванию помещений;
- употреблению свежих плодов или витаминных комплексов по назначению врача;
- своевременному лечению стоматологических и ЛОР заболеваний;
- промыванию носовой полости при простудах;
- пользованию физраствором или солевыми каплями после посещения людных мероприятий;
- частому мытью рук и влажной домашней уборке.
Воспаление придаточных пазух – коварное заболевание, которое неожиданно из легкой катаральной формы может преобразиться в инфекционное поражение всей полости носа и соседних органов. А оно, в свою очередь, способно спровоцировать более серьезные последствия. Поэтому если у вас тяжелый двухсторонний гайморит, то по поводу вопроса «Стоит ли соглашаться на прокол?» раздумывать не надо. Если консервативные меры не в силах ликвидировать болезнь, нужно действовать, и как можно быстрее, так как промедление может обойтись дороже, чем кратковременный дискомфорт при пункции.



