Тонзилломикоз (грибковое поражение ЛОР органов): симптомы и лечение
Тонзилломикоз (грибковое поражение ЛОР органов): симптомы и лечение

В организме человека постоянно находятся различные микроорганизмы, в том числе и грибки. Они практически не проявляют себя, являясь частью условно-патогенной микрофлоры. Но при снижении иммунитета грибки начинают активно размножаться, что приводит к воспалительным явлениям. Одним из таких состояний является грибковый тонзиллит или тонзилломикоз.
В последнее время отмечается рост числа грибковых заболеваний ЛОР органов. Наиболее частыми причинами развития этих заболеваний является:
- нарушение целостности слизистой оболочки полости рта,
- хронические заболевания,
- снижение иммунитета,
- гормональные и обменные нарушения,
- нерациональное использование антибактериальных препаратов, гормонов и т.д.
Грибковые заболевания глотки занимают 2 место среди микозов ЛОР органов.
В силу особенностей возраста и иммунитета кандидозный тонзиллит часто встречается у детей, что связано с незрелостью иммунной системы у детей, так же страдают взрослые, чаще женщины.
ОСЛОЖНЕНИЯ ПРОСТУДЫ: КАКИЕ ОНИ БЫВАЮТ И КАК ИХ ИЗБЕЖАТЬ?

В нашем климате осенне-зимне-весенний период – это один большой сезон погодных капризов, холода, сырости, и… всевозможных простудных заболеваний. Природа калейдоскопом меняет жестокие морозы вкупе с холодным ветром на промозглую слякоть оттепели. Найти того, кто хотя бы раз не испытывал на себе симптомы простуды, наверно, невозможно. Простуда стала для нас привычным будничным заболеванием. И за этой будничностью мы перестали замечать её коварство. Как часто подхватив простуду, мы не берём больничный, а переносим «болезнь на ногах». А ведь осложнения этой болезни могут быть весьма коварны. О том, как «правильно» болеть и не пропустить у себя симптомы тяжелейших осложнений, мы поговорим с терапевтом ТЕРЕЩЕНКО Ниной Александровной.
«НЕСЕРЬЕЗНОЕ» ЗАБОЛЕВАНИЕ
Простудой принято называть заболевание, вызванное переохлаждением. Болезнь проявляется респираторными симптомами — чиханием, болью в горле, насморком, небольшим кашлем. Человек ощущает слабость, может повышаться температура тела. Эти симптомы обусловлены действием вирусов.
Большинство из нас сталкивается с ними примерно 2-3 раза в год и считает простуду легкой безобидной болезнью. Обычно неприятные симптомы проходят за 3-7 дней. Но не так уж редко болезнь затягивается. Развиваются воспалительные процессы в организме. Так проявляются осложнения после простуды.
ПРИЧИНЫ РАЗВИТИЯ ОСЛОЖНЕНИЙ
Многие предпочитают лечить простуду народными средствами и не обращаться к врачу. Но именно самолечение или отсутствие лечения — распространенные причины появления осложнений.
Основные принципы борьбы с простудой – несколько дней придерживаться постельного режима, получать много теплого питья, проветривать помещение и проводить в нем влажную уборку. Нежелательно сбивать температуру ниже 38,5 ºС. Повышенная температура вызывает усиленную выработку белка интерферона. Он помогает организму бороться с вирусами.
Но если человек переносит болезнь «на ногах», по своему усмотрению принимает лекарства для снятия симптомов простуды, велика вероятность развития осложнений после простуды. Ведь такими действиями мы не помогаем организму, а усложняем ему работу.

КАКИЕ ОСЛОЖНЕНИЯ МОГУТ ВОЗНИКНУТЬ?
Наиболее частое осложнение простуды – переход симптомов в хроническую форму. Это могут быть хронический синусит, ринит, ларингит, ангина, отит. Нередко развиваются гайморит и фронтит, которые вначале протекают в острой форме, но могут перейти в хроническую.
На фоне простуды часто возникает ангина (тонзиллит). В свою очередь, без правильного лечения ангина может стать хронической и привести к развитию ревматизма и нефрита.
Бронхит
При неправильном лечении простуда также может осложниться бронхитом.
Если кашель продолжается после того, как простуда закончилась, мокрота при кашле зеленая или желтая (или даже вы кашляете кровью), температура выше 38 градусов — возможно, осложнения простуды вылились в бронхит или даже астму.
Бронхит вызван тем, что воздушные пути в легких воспалены и вырабатывается слишком много слизи. Существует 2 вида бронхита: хронический и острый. Последний вызван вирусной инфекцией, при хроническом же кашель может длиться в течение 2-3 месяцев в течение как минимум 2 лет.
Самой частной причиной хронического бронхита является курение. Многие пациенты, строго следуя назначенному врачом лечению, напрочь забывают о необходимости полностью исключить курение, лучше навсегда или, по крайней мере, до полного выздоровления.
Лимфаденит
К осложнениям простуды относят воспаление лимфатических узлов –лимфаденит. Чаще поражаются лимфоузлы на шее. Лимфатические узлы увеличиваются в размерах и становятся болезненными. Возможно недомогание, повышение температуры тела.
Отит
Сразу за барабанной перепонкой находится среднее ухо. Здесь-то и начинается отит. При воспалении среднего уха у вас возникает сильнейшая боль в ухе, головная боль и высокая температура. Для облегчения боли можно закапать в ухо капли с глицерином, только не берите капли из холодильника. Перед закапыванием обязательно согрейте их в руке. И ни в коем случае не чистите уши ватными палочками при отите, это грозит повреждением барабанной перепонки.
Болезни мочеполовой системы
Если у человека есть какие-либо хронические заболевания, то после простуды они часто обостряются. Так, могут вновь о себе заявить пиелонефрит, гломерулонефрит и другие болезни мочеполовой системы.
Заболевания сердечно-сосудистой системы
После простуды в зоне опасности оказывается сердечно-сосудистая система. Есть риск развития стенокардии, перикардита, миокардита, обострения гипертонии. Обычно это связано с последствием воспаления легких – одного из возможных осложнений простуды. В этом случае поражение легочной ткани приводит к нарушению функции дыхания. Поступление кислорода в кровь затрудняется, а сердце и сосуды вынуждены работать с усиленной нагрузкой.
Воспаление легких / пневмония
Воспаление легких или пневмония. Это заболевание является одним из самых грозных осложнений простуды. Она поражает часть или всю ткань легких и осложняется высокой температурой, ознобом, затрудненным дыханием и болью в грудной клетке. Хотя для облегчения пневмонии существует масса народных рецептов, врачи настоятельно рекомендуют незамедлительно обратиться к врачу. Ведь последствия запущенного воспаления легких могут быть плачевными: смертность взрослого населения при заболевании пневмонией составляет 5-10%, а стариков и детей до года – 15-20%. За прошлый год от пневмонии в России скончались 39 тыс. человек!
Как осложнения уже самой пневмонии могут развиться плеврит и туберкулез.
ЧТО ДЕЛАТЬ?
Если вы простужены, вас должно насторожить появление следующих симптомов:
- Боль в ухе
- Боль и ощущение сдавливания в пазухах носа, которые продолжаются больше недели
- Кашель, который длится больше недели
- Лихорадка
- Боли в области сердца
- Одышка
- Нарушение ритма сердца
Один или сочетание нескольких симптомов, вероятно, говорят о развитии осложнений. Осложнения простуды очень опасны. Поэтому обязательное обращение к специалисту и комплексное лечение, в данном случаем, является единственным верным решением.
Особенности состояния при увеличенных гландах без температуры
Даже при нормальной температуре тела, но при наличии патологических процессов в организме, человек может чувствовать себя совершенно нездорово. Воспаление миндалин без температуры, независимо от причин, может мешать нормальному образу жизни и сопровождаться:
- головной болью;
- болью в горле;
- отсутствием аппетита;
- трудностями с глотанием;
- сухостью и першением в горле;
- увеличением лимфатических узлов и болезненностью при их пальпации;
- усталостью, разбитостью, сонливостью, сниженной работоспособностью, раздражительностью.
Определение стадии
Определение стадии рака осуществляется согласно системе TNM (T – tumor, N – nodulus, M – metastasis), включающей размер первичной опухоли, распространение опухолевых клеток в регионарные (находящиеся рядом с первичной опухолью) лимфатические узлы и в отдаленные области (в легкие, печень). На сегодняшний день в Российской Федерации принята седьмая классификация опухолей (новейшей является восьмая). Связь рака миндалины с ВПЧ-инфекцией также учитывается при стадировании (но только для восьмой классификации) – при сходных морфологических данных опухоли и ее распространении стадия рака миндалины, связанного с ВПЧ-инфекцией, зачастую оказывается ниже, в отличие от рака, связанного с другими факторами. В целом прогноз рака миндалины, ассоциированного с ВПЧ-инфекцией, является более благоприятным.
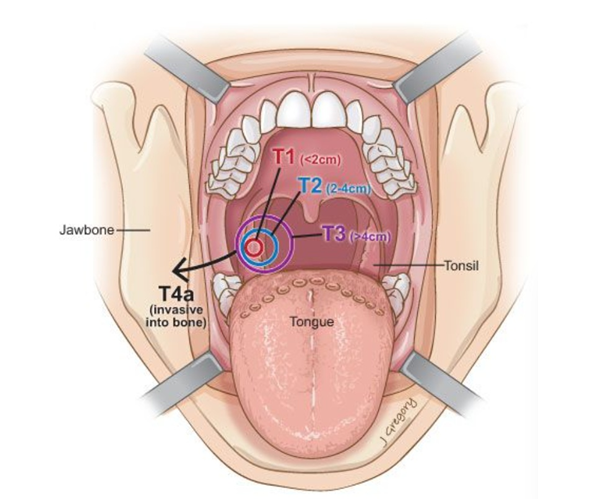
Стадирование рака миндалины по размеру опухоли – «Т». headandneckcancerguide.org
Прогноз доброкачественных опухолей гортани
При своевременной диагностике новообразования и осуществлении адекватной терапии, прогноз является благоприятным, пациент полностью выздоравливает.
Некоторые виды новообразований (папилломатоз гортани) склонны к рецидивам, их лечение затруднительно, поскольку часто хирургические вмешательства необходимо повторять, что влечет за собой повторную послеоперационную реабилитацию пациента и риск послеоперационных осложнений (инфицирование, кровотечение).
При поздней диагностике некоторых видов опухолей (хондромы) в организме больного запускается процесс малигнизации и новообразование переходит в злокачественную форму, что значительно усложняет лечение и увеличивает риски осложнений. В таком случае, наряду со стандартным хирургическим лечением, пациентам назначают курсы химиотерапии и лучевой терапии. Положительный результат лечения зависит от своевременности выявления патологии и размеров опухоли, а также от наличия сопутствующих заболеваний.
Причины возникновения доброкачественных опухолей гортани
Особенностью всех новообразований человеческого организма является то, что достоверную причину их появления определить достаточно сложно, а иногда вовсе невозможно. Исследования в области доброкачественных опухолей гортани показали, что данный вид новообразований может иметь врожденный или приобретенный характер.
Особенностью всех новообразований человеческого организма является то, что достоверную причину их появления определить достаточно сложно, а иногда вовсе невозможно. Исследования в области доброкачественных опухолей гортани показали, что данный вид новообразований может иметь врожденный или приобретенный характер.
Доброкачественные опухоли гортани, имеющие врожденный характер, могут развиться по причине сбоев во время внутриутробного развития плода, в случае если мать ребенка болела инфекционными заболеваниями во время беременности (вирусный гепатит, краснуха, корь, ВИЧ, сифилис, микоплазмоз, хламидиоз), или принимала высокотоксические препараты. Такое же отрицательное воздействие на плод может оказать радиационное облучение.
Возникновению приобретенных доброкачественных опухолей гортани могут способствовать ряд факторов:
- вирусные заболевания (грипп, аденовирусная инфекция, герпетическая инфекция, ВПЧ);
- сбои в работе иммунной системы;
- длительное воздействие вредных веществ (вдыхание производственного и табачного дыма, пыли);
- воспалительные заболевания с хроническим течением (хронический ларингит, аденоиды, тонзиллит, фарингит);
- повышенные голосовые нагрузки;
- дисфункциональные расстройства эндокринной системы.
Симптомы доброкачественных опухолей гортани
Основным клиническим проявлением новообразования гортани является изменение голоса (охриплость, осиплость). Также пациенты могут жаловаться на першение, дискомфорт в горле и частый кашель. Симптомы данной патологии во многом зависят от вида, размера и локализации опухоли. Существуют следующие разновидности доброкачественных опухолей гортани:
- липомы;
- хондромы;
- фибромы;
- ангиомы;
- папилломы;
- полипы;
- кисты.
Липомы
Это новообразования, состоящие из жировой ткани, в большинстве случаев они желтого цвета и расположены на ножке.
Хондромы
Это доброкачественные опухоли, которые происходят из хрящевой ткани. Они имеют твердую консистенцию и склонны к малигнизации.
Фибромы гортани
Образуются из соединительных тканей. Фибромы имеют сферическую форму и локализируются на верхней поверхности или со стороны свободного края голосовой связки. Эти новообразования могут иметь размер от 5 до 15 мм. Данные опухоли располагаются на ножке, у них, как правило, гладкая поверхность серого оттенка. Иногда в фиброме может быть много кровеносных сосудов, в таком случае ее окраска приобретает красный оттенок. Симптомом фибромы будет изменение голоса, если новообразование имеет большие размеры — возможно нарушение дыхания.
Ангиомы гортани
Имеют преимущественно врожденную этиологию и развиваются из клеток сосудистых тканей. Чаще всего встречаются единичные новообразования. Особенностью опухолей, развивающихся из кровеносных сосудов (гемангиом) является способность прорастания в близлежащие ткани и частые геморрагии, такие новообразования окрашены в красный цвет. Опухоли из лимфатических клеток (лимфангиомы) не склонны к инвазивному росту, цвет их окраски обычно желтоватый.
Папилломы гортани
Появляются у взрослых, представлены плотными грибкообразными выростами с широким основанием. Такие новообразования чаще являются единичными. Цвет папиллом варьируется от белесоватого до красного, в зависимости от интенсивности их кровоснабжения. Иногда папилломы склонны к распространению на слизистую трахеи. В детском возрасте могут наблюдаться ювенильные папилломы, чаще всего они появляются у детей от года до пяти лет, они склонны к самостоятельному исчезновению в период полового созревания ребенка. Часто у детей развиваются множественные папилломы, поражающие обширные участки слизистой гортани, такое явление называется папилломатозом. Папиломатоз визуально напоминает цветную капусту. Обычно патологический процесс локализируется на голосовых складках, но в некоторых случаях возможно его распространение на подскладочную область, надгортанник, трахею или черпаловидные складки. При папилломатозе голос пациентов становится хриплым. При хронической форме папилломатоза существует риск развития хронического стеноза гортани.
Полипы
Одной из разновидностей фибром гортани являются полипы. Особенностью данных новообразований является то, что в их составе, помимо соединительных волокон, будет много жидкости и клеточных элементов. Полипы гортани могут вырастать до размеров горошины, они располагаются на толстой ножке и в сравнении с фибромами имеют менее плотную консистенцию. Основным местом локализации данных опухолей является передняя часть одной из голосовых связок. Нередко, полипы имеют единственное клиническое проявление — охриплость голоса.
Кисты
Кисты гортани, как и ангиомы, в большинстве случаев имеют врожденный характер. Механизм развития кист заключается в видоизменении жаберных щелей в процессе нарушений эмбрионального развития плода. При закупорке выводных протоков слизистой оболочки гортани возможно развитие ретенционных кист. Ретенционные кисты встречаются только в детском возрасте. Данный вид доброкачественных новообразований редко достигает больших размеров, поэтому им свойственно бессимптомное течение.
Диагностика доброкачественных опухолей гортани
Диагностические мероприятия доброкачественных новообразований гортани начинаются со сбора анамнеза пациента, особое внимание уделяется выявлению специфических жалоб (изменение голоса, нарушение дыхания), особенностей трудовой деятельности пациента (частое вдыхание пыли, газов или прочих вредных веществ на производстве), а также наличию хронических заболеваний и вредных привычек.
Ларингоскопия
Затем осуществляется осмотр (ларингоскопия). В процессе ларингоскопии фиксируется язык пациента, его просят расслабиться и спокойно дышать, с помощью гортанного зеркала осматривается поверхность гортани, иногда для осмотра используются эндоскопические инструменты. При выявлении новообразования, обращают внимание на его размер, форму, цвет и локализацию.
Стробоскопия
С целью определения неподвижных участков голосовых связок пациенту проводится стробоскопия. Данный метод исследования осуществляется посредством прерывистого освещения голосовых складок с применением световых волн определенной длинны. Для фиксации результатов исследования выполняется видеостробоскопия. Исследование голосовой функции осуществляется с помощью фонетографии.
Для уточнения или подтверждения диагноза пациенту проводится КТ гортани.
Биопсия
Неотъемлемой частью диагностики доброкачественных новообразований гортани является морфологическое исследование биообразцов пораженной ткани, которое осуществляется с целью уточнения состава опухоли, а также для исключения злокачественности новообразования. Данное исследование проводится с помощью биопсии опухоли.
В некоторых случаях пациенту рекомендована дополнительная консультация онколога.
Лечение доброкачественных опухолей гортани
Терапевтическая тактика по отношению к доброкачественным новообразованиям гортани зависит от вида и размера новообразования, но в 90 % случаев, для достижения положительного результата, необходимо хирургическое вмешательство. Определение метода хирургического лечения зависит от вида опухоли, возраста и общего состояния пациента.
Эндоскопическая операция
При изолированных папилломах, фибромах и небольших единичных полипах, рекомендованы эндоскопические операции, суть которых заключается в удалении новообразования гортанными щипцами или петлей. Такие оперативные вмешательства выполняются под контролем хирургического микроскопа. В случае удаления кист гортани изначально проводится отсасывание содержимого новообразования, а затем иссечение опухоли вместе с ее оболочкой. При папилломатозе гортани иссекаются все патологически измененные участки.
Иссечение с последующей обработкой
Оптимальным методом лечения небольших гемангиом, прорастающих в соседние органы, является иссечение с последующей диатермокоагуляцией, обработкой жидким азотом или лазерным облучением. Если гемангиома достигла больших размеров и проросла в стенки гортани, показано склерозирование опухоли или окклюзия сосудов, которые ее питают. Обработка раневой поверхности доброкачественной опухоли после ее удаления может проводиться с целью предупреждения рецидивов. Практически все операции осуществляются с помощью местной анестезии, за исключением тех случаев, когда опухоль имеет большие размеры и проросла в соседние ткани. Иногда большие опухоли могут перекрывать дыхание пациенту, в такой ситуации показана экстренная трахеотомия.
Показания после операции
После операции пациенту необходимо придерживаться щадящего голосового режима и щадящей диеты, которая исключает прием пищи, которая может раздражать слизистую оболочку гортани (острая, кислая, соленая, слишком горячая или холодная пища).
Для профилактики доброкачественных опухолей гортани, необходимо исключение воздействия вредных факторов во время беременности (курение, алкоголь) профилактика инфекционных заболеваний, а также контроль условий труда — стараться не находиться длительное время в задымленных, пыльных помещениях и важно своевременно лечить острые заболевания гортани.
Введите ваши данные, и наши специалисты свяжутся с Вами, и бесплатно проконсультируют по волнующим вас вопросам.
Заболевания, связанные с хроническим тонзиллитом
Их достаточно много. Такие заболевания непосредственно или косвенно могут быть связаны с хроническим воспалением миндалин. Прежде всего, это коллагеновые болезни (ревматизм, системная красная волчанка, узелковый периартериит, склеродермия, дерматомиозит), ряд заболеваний кожи (псориаз, экзема, полиморфная экссудативная эритема), нефрит, тиреотоксикоз, поражения периферических нервов (плексит, радикулит). Длительная тонзиллогенная интоксикация может способствовать развитию тромбоцитопенической пурпуры и геморрагического васкулита.
Хронический тонзиллит нередко бывает причиной длительного повышения невысокой температуры (субфебрилитет), патологических слуховых ощущений (шума в ушах), ухудшает течение вазомоторной дисфункции носа, вегетативно-сосудистой дистонии, вестибуллярной дисфункции и др.
Хронический тонзиллит имеет серьезные осложнения — к ним относят затрудненное дыхание, из-за постоянной отечности полости носа и его слизистой оболочки. Установлено, что за ночное время суток в желудок попадает около 200 мл гноя, который нарушает нормальное функционирование желудка и кишечника. Такие пациенты рискуют заболеть ангиной, которая нередко приводит к паратонзиллярному абсцессу. Паратонзиллярный абсцесс зачастую перерастает во флегмону шеи — заболевание, которое может закончиться летальным исходом. Всего можно выделить до 55 болезней, которые возникают как осложнение хронического тонзиллита.
Заключение
Не всегда бактериофаги могут заменить антибиотики. Так, если имеет место острая ситуация, когда заподозрена бактериальная инфекция, но нет времени определить бактериальный фон болезни, чтобы подобрать препарат бактериофаг, то применяется лечение антибиотиками. При хронических инфекционных болезнях, когда установлена нечувствительность бактерий к антибиотикам и бактериальный фон заболевания, предпочтение следует отдать бактериофагам.
Хотя бактериофаги, возможно, не смогут полностью заменить антибиотики, но вместе они могут бороться со многими серьезными болезнями в клинической практике.



