Диагностика слуха
Диагностика слуха
Точная диагностика, определение типа, степени потери слуха и ее причин – первый и важнейший этап в помощи людям, страдающим тугоухостью.
От результатов правильно проведенной диагностики зависит выбор последующего лечения или компенсации слуха, а значит и эффективность врачебной помощи. Наш центр предоставляет набор безопасных, современных и точных методов тестирования слуха.
В рамках диагностики слуха мы оказываем следующие услуги:
Тест слуха
Тест слуха помогает выявить наличие проблем с восприятием звуков. Для всестороннего исследования слуха современная сурдология использует набор методов. Речевые тесты — самые простые, в которых используется разговорная речь и шепот. Лучше всего подходят, когда нужно оценить работу подобранного слухового аппарата. Тональные тесты призваны выяснить минимальный порог слышимости пациента.
Тест слуха помогает выявить наличие проблем с восприятием звуков. Для всестороннего исследования слуха современная сурдология использует набор методов.
Речевые тесты — самые простые, в которых используется разговорная речь и шепот. Лучше всего подходят, когда нужно оценить работу подобранного слухового аппарата.
Тональные тесты призваны выяснить минимальный порог слышимости пациента. Проводятся с помощью аудиометра в частотном диапазоне от 125 до 8000 ГЦ. Пациенту в наушники приходят различные звуковые сигналы. Если он их слышит, то нажимает на кнопку. На получившейся в результате аудиограмме врач-сурдолог может прочитать на каких частотах слух пациента отличается от нормы.
Компьютерные тесты, в отличие от других, не требуют от пациента активного участия. С помощью специальных электродов, в автоматическом режиме регистрируются сигналы мозга на звук, поданный в ухо обследуемого.


Аудиометрия (снятие аудиограммы)
Аудиометрия – исследование остроты слуха, позволяющее определить порог слышимости пациента с записью результата в виде аудиограммы. Методика аудиометрического исследования безболезненна, безвредна и не требует от пациента специальной подготовки. Самая простой вид аудиометрии применяемый врачом-сурдологом без использования специальных технических средств – речевая.
Аудиометрия – исследование остроты слуха, позволяющее определить порог слышимости пациента с записью результата в виде аудиограммы. Методика аудиометрического исследования безболезненна, безвредна и не требует от пациента специальной подготовки. Самая простой вид аудиометрии применяемый врачом-сурдологом без использования специальных технических средств – речевая. В ходе обследования врач отдаляется о пациента и начинает произносить фразы и отдельные слова с разной громкостью: от обычной разговорной до шепота. В норме человек должен различать шепот на расстоянии 6 метров. Это субъективный и не очень точный метод, потому что его результат зависит не только от способности пациента слышать, но и от его общего развития и возраста.
Остальные виды аудиометрического исследования включают в себя использование специальных технических средств и делятся на несколько типов:
— Речевая. Позволяет определить уровень восприятие речи пациентом, как живой, так и в записи.
— Тональная и пороговая. Исследует как человек воспринимает звуки, не имеющие отношение к человеческой речи.
— Надпороговая. В случае полной потери слуха этот метод исследования помогает получить данные о дифференциальном пороге звука пациента.
— Компьютерная. Включает использование специального программного обеспечения.
— Объективная. Заключается в исследовании безусловных слуховых рефлексов пациента.
Итогом аудиометрии становится график, на котором виден порог слышимости различных частот для каждого уха. Именно аудиограмма служит основой для постановки диагноза врачом и назначения лечения, выбора и настройки слухового аппарата.
Отоскопия
Отоскопия – метод визуального исследования, в ходе которого врач осматривает наружный слуховой проход и барабанную перепонку пациента на наличие в них патологических изменений. Данная процедура проводится с помощью специального прибора – отоскопа, помогающего врачу рассмотреть исследуемые участки под нужным увеличением. Отоскопия позволяет выявить аномалии развития, воспаление в наружном и среднем ухе, травмы барабанной перепонки, а также обнаружить наличие инородного тела или новообразований в ухе. Отоскопия – безболезненная и обязательная процедура, входящая в диагностику слуха.


Импедансометрия
Импендансометрия (акустическая импедансометрия) – метод исследования в диагностике слуха, позволяющий получить объективную информацию о состоянии барабанной перепонки, среднего уха, евстахиевой трубы, улитки, слуховых и лицевых нервов пациента. Импедансометрия занимает 10 минут и проводится с помощью специального прибора – анализатора среднего уха.
Импендансометрия (акустическая импедансометрия) – метод исследования в диагностике слуха, позволяющий получить объективную информацию о состоянии барабанной перепонки, среднего уха, Евстахиевой трубы, улитки, слуховых и лицевых нервов пациента.
Импедансометрия занимает 10 минут и проводится с помощью специального прибора – анализатора среднего уха. В ухо пациента помещают зонд, изменяющий давление в слуховом проходе. Через зонд подается звуковой сигнал, отражение которого воспринимается встроенным в зонд микрофоном. Здоровая барабанная перепонка и слуховые косточки крайне подвижны, поэтому звуковая волна встречает минимальное сопротивление. При заболеваниях их подвижность ограничена, что приводит к усилению отраженного сигнала.
Импедансометрия позволяет диагностировать целый ряд заболеваний: наличие жидкости в среднем ухе, гиперподвижность или перфорацию барабанной перепонки, тимпаносклероз, отосклероз, секреторный средний отит, разрыв цепи слуховых косточек, патологии слухового и лицевого нервов и многие другие.
Тональная пороговая аудиометрия
Тональная пороговая аудиометрия — метод диагностики слуха, предполагающий использование специального аппарата – аудиометра, синтезирующего звуки разной частоты, измеряемые в Гц и интенсивности, измеряемой в дБ. Звуки разной частоты и интенсивности по очереди подаются пациенту в наушники, а он нажимает кнопку, если появляются слуховые ощущения.
Тональная пороговая аудиометрия — метод диагностики слуха, предполагающий использование специального аппарата – аудиометра, синтезирующего звуки разной частоты, измеряемые в Гц и интенсивности, измеряемой в дБ. Звуки разной частоты и интенсивности по очереди подаются пациенту в наушники, а он нажимает кнопку, если появляются слуховые ощущения.
Существует два типа проводимости звуков. Воздушная, когда звук от источника попадает в наружное ухо и дальше по воздуху. И костная, когда источник звука прикладывается к голове диагностируемого, а звук распространяется посредством вибрации костей черепа. Порогом слуха называется минимальная интенсивность звука, воспринимаемая ухом в норме.
Тональная пороговая аудиометрия позволяет отдельно измерить воздушную и костную проводимость звука у пациента. Разница между ними и порогом слуха, записанная в виде аудиограммы, специального графика, помогает специалисту диагностировать тип потери слуха и назначить реабилитацию.
Нарушение воздушной проводимости при сохранении костной, скорее всего указывает на кондуктивную тугоухость. То есть причины ухудшения слуха расположены в наружном или среднем ухе. В противном случае, вероятный диагноз – нейро-сенсорная тугоухость и проблема находится во внутреннем ухе. Возможны также и смешанные варианты, которые также выявляются тональной пороговой аудиометрией.


Аудиологический скрининг новорожденных
Исследование слуха у новорожденных и маленьких детей преследует цель раннего выявления нарушений слуха, с тем, чтобы возможно быстрее начать лечение, а также реабилитацию слуха и речи.
Первый аудиоскриннинг новорожденных обычно проводят в течение первых четырех дней или перед выпиской из родильного дома, если для процедуры нет противопоказаний. Если же по каким-то причинам скрининг в роддоме не проводился или отметки об этом не стоит, то он делается уже в клинике в течение первого месяца жизни. Повторные исследования проводят в возрасте 4-х и 6-ти месяцев. Для новорожденного критически важен хороший слух. Если есть даже незначительные нарушения, это может грозить в дальнейшем задержками в развитии и проблемами с речевыми функциями. Поэтому так важно выявить возможные нарушения и начать коррекционные мероприятия до 6 месяцев. Как показывают исследования, дети с 3-4 степенью тугоухости, которые были протезированы в возрасте до 6 месяце, ничем не отличаются в развитии от своих сверстников с нормальным слухом.
Аудиоскриннинг новрожденных — это необходимая, безопасная, безболезненная процедура, не доставляющая дискомфорта малышу и занимающая всего пару минут.
Цены на услуги
Нажмите "подробнее", чтобы ознакомиться с ценами на наши услуги
КОНСУЛЬТАТИВНЫЙ ПРИЕМ
Прием (осмотр, консультация, аудиометрия, тимпанометрия) врача-сурдолога-оториноларинголога первичный (взрослый и дети старше 5 лет) — 3000 рублей
Прием (осмотр, консультация) врача-сурдолога-оториноларинголога повторный (взрослый и дети старше 5 лет) — 2000 рублей
Прием (осмотр, консультация, отоакустическая эмиссия) врача-сурдолога — оториноларинголога первичный детский до 1 года — 1500 рублей
Прием (осмотр, консультация, отоакустическая эмиссия) врача-сурдолога — оториноларинголога первичный детский 1 года до 5 лет — 2200 рублей
Прием (осмотр, консультация) врача-оториноларинголога первичный — 1500 рублей
Прием (осмотр, консультация) врача-оториноларинголога повторный — 600 рублей
ЛЕЧЕБНО-ДИАГНОСТИЧЕСКИЕ ПРОЦЕДУРЫ
Исследование органа слуха с помощью камертона — 990 рублей
Продувание ушей по Политцеру — 500 рублей
Туалет наружного слухового прохода — 300 рублей
Туалет уха после радикальной операции — 1000 рублей
Туалет уха при хроническом отите — 700 рублей
Удаление инородного тела из слухового отверстия — 500 рублей
Удаление серной пробки промыванием из одного уха — 600 рублей
АУДИОЛОГИЧЕСКИЕ ОБСЛЕДОВАНИЯ
КСВП (Коротколатентные слуховые вызванные потенциалы) — 5000 рублей
АСВП (Акустические слуховые вызванные потенциалы) — 4000 рублей
Мульти ASSR — 5000 рублей
Дегидратационный тест с аудиометрией — 5000 рублей
Исследование вызванной отоакустической эмиссии — 1000 рублей
Тональная пороговая аудиометрия — 1000 рублей
Определение порогов дискомфорта — 500 рублей
Исследование слуха методом импедансометрии — 1000 рублей
Исследование функции слуховой трубы ETF-тест — 800 рублей
Тимпанометрия — 800 рублей
Рефлексометрия ipsi — 800 рублей
Рефлексометрия ipsi + contra — 1200 рублей
Рефлексометрия с кохлеарным имплантом (при настройках кохлеарного импланта) — 2400 рублей
Слух и потеря слуха
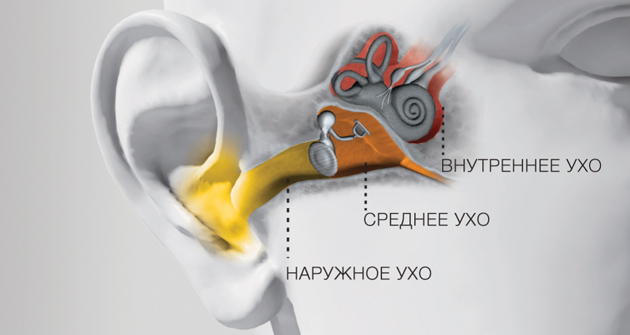
Человеческое ухо является чрезвычайно сложным органом. Чтобы понять функцию слухового анализатора, а также различные типы , следует сначала изучить анатомию уха. Ухо разделяется на три основные части: наружное, среднее и внутреннее. Наружное ухо улавливает окружающие звуки и передает звуковые волны в среднее ухо где они усиливаются и передаются далее во внутреннее ухо. Во внутреннем ухе полученная информация преобразуется в электрические импульсы и посылается в мозг.
Когда один или несколько отделов уха повреждены, звуковая информация не может быть должным образом донесена до мозга, что приводит к нарушению слуха. В зависимости от того, какая часть слухового аппарата поражена, различают три основных типа потери слуха: кондуктивная, сенсоневральная и смешанная. Потеря слуха может быть разной степени от легкой до глухоты (более подробная информация в следующих разделах).
Определение типа и степени потери слуха проводится врачомсурдологом или ЛОРврачом. Одной из форм диагностического тестирования, является аудиометрия – полученный график, отражает остроту слуха пациента и называется аудиограммой.
НОРМАЛЬНАЯ ФУНКЦИЯ СЛУХА
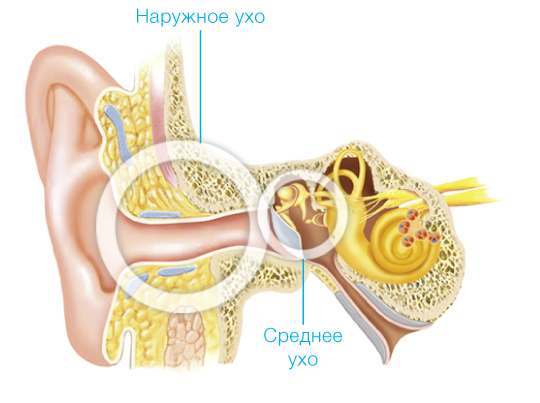
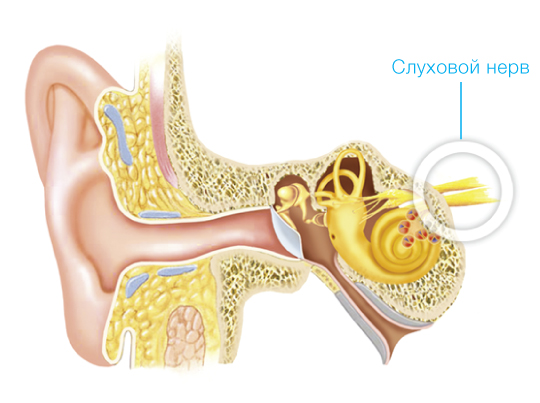
НАРУЖНОЕ УХО состоит из ушной раковины (воронкообразной хрящевой пластины, покрытой кожей), переходящей в наружный слуховой проход, который заканчивается у барабанной перепонки. Ушная раковина улавливает и собирает звуковые волны, направляет их по слуховому проходу в среднее ухо, участвует в локализации звуков.
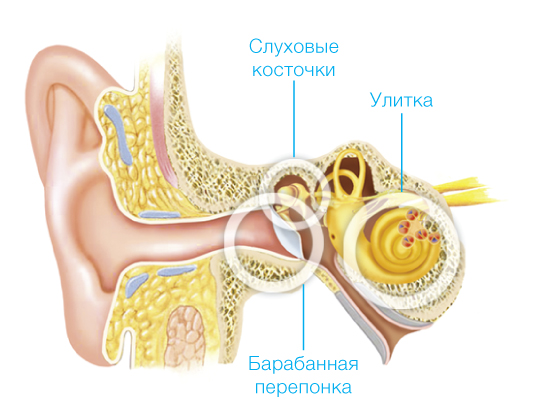
СРЕДНЕЕ УХО Барабанная перепонка и цепь слуховых косточек среднего уха не только вибрируют в ответ на звуки, поступающие в наружный слуховой проход, но и трансформируют их, превращая воздушные колебания в колебания жидкости лабиринта внутреннего уха.
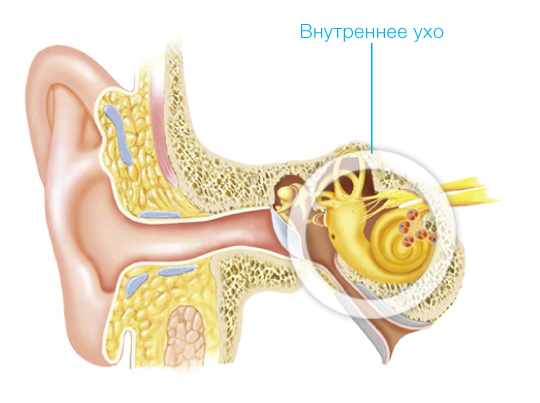
ВНУТРЕННЕЕ УХО Жидкость во внутреннем ухе передаёт эти колебания на особые волосковые клетки, что вызывает их смещение, сопровождающееся возникновением в них процесса возбуждения, или нервного импульса. Этот момент и считается началом слухового восприятия. При раздражении волосковых клеток происходит превращение физической энергии звуковых колебаний в физиологический процесс нервного возбуждения. Именно движения этих волосковых клеток трансформируют механические колебания в электрические потенциалы, в результате чего возбуждаются волокна слухового нерва. Слуховой нерв передает эту электрическую информацию в мозг, где она распознаётся как звук.
Существует три основных типа потери слуха: кондуктивная, сенсоневральная и смешанная.
Кондуктивная тугоухость
Кондуктивная тугоухость — расстройство, являющееся следствием дисфункции или «блокировки» наружного и среднего уха (звукопроводящего аппарата слуховой системы). Возможна при атрезии (полное или частичное недоразвитие) наружного слухового прохода, травме, серных пробках, повреждении или аномалии развития барабанной перепонки и косточек среднего уха, многократных инфекциях, отитах, евстахеитах (нарушение функции слуховой трубы). Во многих случаях снижение слуха может быть улучшено или устранено благодаря лечению (операция или медикаментозная терапия). При кондуктивной тугоухости также может помочь слуховой аппарат.
Сенсоневральная тугоухость
Сенсоневральная тугоухость — нарушение механизма звуковосприятия, возникает в результате поражения рецепторов улитки (волосковых клеток) и/или слухового нерва. Не смотря на то, что звуковая информация должным образом передается на внутреннее ухо посредством барабанной перепонки и цепи слуховых косточек, эта информация не трансформируется в электрические сигналы и не передается в мозг. В зависимости от локализации поражения слуховые расстройства принято делить на центральные и периферические нарушения слуха. Центральные обусловлены повреждением подкорковых и корковых центров слуховой системы, а периферические связаны с поражением наружного, среднего, внутреннего уха. Различают сенсорную (кохлеарную) и нейрональную (ретрокохлеарную) потери слуха.
Сенсорная (кохлеарная) потеря слуха обусловлена поражением сенсорных клеток внутреннего уха (волосковых клеток). Из этого следует, что улитка уже не может трансформировать информацию, полученную от среднего уха, в нервные импульсы, передающиеся слуховым нервом в мозг. В некоторых случаях потеря слуха может ограничиваться областью высоких частот — повреждение волосковых клеток у основания улитки. Пациентам данной категории эффективно применение метода комбинированной электроакустической стимуляции, объединяющего технологии кохлеарной имплантации и слуховых аппаратов.
Смешанная форма тугоухости
Встречается смешанная форма тугоухости, при которой сочетается кондуктивное и сенсоневральное нарушение слуха. При этом повреждения охватывают среднее ухо и улитку.
Нарушение слуха
Когда один из отделов слухового анализатора поврежден, звуковая информация не может быть должным образом донесена до мозга, что приводит к снижению слуха вплоть до глухоты, когда восприятие речи на слух невозможно даже в специально создаваемых условиях. Из всех участков слухового пути волосковые клетки внутреннего уха наиболее чувствительны к повреждениям. Часто, при повреждении волосковых клеток, слуховой нерв остается сохранным, но, не выполняющим, при этом, свою функцию.
Различают одностороннее и двустороннее нарушение слуха.
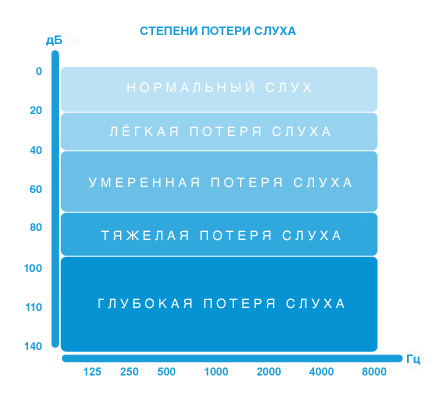
Степени потери слуха
Для определения степени нарушения слуховой функции оценивают пороги слуха на тоны разной частоты. Порог слуха – это минимальный уровень звука, который Вы можете слышать. Процедура по определению порогов слуха называется аудиометрией. Степень потери слуха определяется в зависимости от средней арифметической потери слуха (HL) в области речевого диапазона частот (500, 1000, 2000, 4000 Гц). В соответствии с Международной классификацией различают следующие степени снижения слуха:
ЛЁГКАЯ ПОТЕРЯ СЛУХА
УМЕРЕННАЯ ПОТЕРЯ СЛУХА:
Среднее нарушение (II степень тугоухости):
Пороги слухового восприятия от 41 до 55 дБ. Восприятие разговорной или громкой речи на расстоянии 3 метра — у уха, при этом речь лучше понимается, когда человек видит лицо говорящего. Восприятие шепотной речи возможно только у уха или отсутствует.
Среднетяжелое нарушение (III степень тугоухости):
Пороги слухового восприятия от 56 до 70 дБ. Речевое общение затруднено, так как речь разговорной громкости воспринимается неразборчиво даже у самого уха. Возможно восприятие громкой речи у уха.
ТЯЖЕЛАЯ ПОТЕРЯ СЛУХА
(IVстепень тугоухости):
Пороги слухового восприятия от 71 до 90 дБ. Возможно восприятие только крика у уха.
ГЛУБОКАЯ ПОТЕРЯ СЛУХА
(тяжелое нарушение слуха, граничащее с глухотой или глухота):
Пороги слухового восприятия от 90 до 120 дБ. Восприятие даже громкой речи у уха невозможно. Отсутствует разборчивость речи даже при использовании слуховых аппаратов или других звукоусиливающих средств.
Однако отдельные звуки человек может слышать. При этом возможности для различения звуков окружающего мира зависят от диапазона воспринимаемых частот.
При наличии минимальных остатков слуха (восприятие низкочастотных звуков от 125 до 500 Гц) остается способность воспринимать лишь очень громкие звуки на небольшом расстоянии (громкий крик, гудок поезда, звук барабана).
При наличии лучших остатков слуха (диапазон воспринимаемых частот от 125 до 2000 Гц) возможно восприятие и различение на небольшом расстоянии громких звуков, разнообразных по своей частотной характеристике (звучание ударных инструментов, громкие голоса животных, бытовые звуки).
ГЛУХОТА:
Пороги слухового восприятия выше 120 дБ. Абсолютная невозможность слухового восприятия звуков, что встречается редко.
ПОНИМАТЬ СВОЮ АУДИОГРАММУ
Аудиограмма — это график, отображающий состояние слуха человека. На специальную аудиометрическую сетку, на которой по горизонтали откладываются звуковые частоты (128 Гц, 256 Гц, 512 Гц и т.д), а по вертикали – уровни громкости соответствующих звуков на пороге слышимости (что тоже самое, потери слуха) в децибелах (дБ), наносятся в виде точек показания аудиометра для каждого уха отдельно. Соединяя эти точки, получают кривую, которая и является аудиограммой. Данную процедуру проводят врачи-сурдологи, оториноларингологи, аудиологи. Аудиограмма не только дает представление о состоянии слуховой функции, но и позволяет до известной степени определить характер этого нарушения.
Во время проведения данного исследования пациенту предъявляются звуки различной частоты и интенсивности (громкости). Перед началом процедуры аудиометрист объясняет пациенту задачу: «Сейчас Вы будете слушать различные звуки. Нажимайте на кнопку, как только услышите звук». Пациент в наушниках слушает подаваемые аудиометром звуки, сигнализируя наличие слышимости путем нажатия кнопки.

Таким образом, определяется минимальный уровень звука (слуховой порог), который «слышит» пациент на каждой частоте. Слуховой порог, соответствующий каждой частоте, отмечается на специальной аудиометрической сетке, где уровень потери слуха, измеряемый в дБ, указан на вертикальной оси (от легкой до глубокой степени, сверху вниз), а звуковые частоты, выраженные в Герцах (Гц), на горизонтальной оси (от низких до высоких частот, слева направо).
С целью различения аудиограммы для каждого уха используют различные значки: О правое ухо (или красным цветом), Х левое ухо (или синим цветом).
Кондуктивная тугоухость

Это нарушение слуха, связанное с проблемами при передачи звука либо в самом слуховом проходе, либо в среднем ухе. Кондуктивная тугоухость возникает на уровне наружного слухового прохода или среднего уха. Среди причин возникновения кондуктивной тугоухости выделяют:
- На уровне наружного уха: опухоли, наружный отит, пороки развития, серные пробки.
- На уровни среднего уха: отосклероз, повреждение слуховых косточек, острые и хронические средние отиты, нарушения функции слуховой (евстахиевой) трубы.
В некоторых случаях кондуктивная тугоухость лечится медикаментозно или хирургическим путем. В других случаях для этого используют слуховые аппараты, поскольку кортиев орган в улитке продолжает функционировать нормально и главной проблемой становится лишь преодоление препятствия в наружном или среднем ухе.
Симптомы
Некоторые сосудистые болезни не вызывают клинических симптомов, в частности аневризмы обнаруживаются после разрыва и тогда уже вызывают резкую боль, как от удара. Ишемия может развиваться годами, а симптомы пациенты часто списывают на усталость и выгорание. Инсульты опасны тем, что на пути кровотока резко образуется препятствие, чаще всего тромб. Когда стоит проконсультироваться с врачом?
Признаки хронической ишемии (ХИГМ):
- Быстрая утомляемость.
- Головокружения.
- Тошнота.
- Резкое незапланированное похудение.
- Головные боли.
- Судороги.
- Ухудшение памяти.
- Снижение концентрации внимания.
- Повышенная раздражительность вплоть до депрессии.
- Некоторая заторможенность.
- Депривация сна.
- Слабость и онемение в конечностях, шаткость походки.
- Боль в шее и пояснице.
- Нарушение слуха, шум в ушах.
- Снижение остроты зрения, слепота со стороны пораженной области.
- Деменция.
- Нечеткая речь.

Эмоциональные и когнитивные расстройства — это только одно из последствий цереброваскулярных болезней. К примеру, к полноценной жизни после инсульта способны вернуться только 20% заболевших. Нарушение интеллекта и паралич после перенесенного заболевания не редкость. Своевременное распознавание симптомов кровоизлияния и ишемического инсульта может спасти жизнь.
Что чувствует пациент при геморрагическом инсульте:
- интенсивную боль в голове,
- боль за глазными яблоками,
- светобоязнь,
- тошноту,
- подъем АД,
- лихорадку.
Ошибка самостоятельной диагностики в том, что эти симптомы легко принять за простудное заболевание вроде гриппа. У больных с гипертонией симптомы проявляются более ярко вплоть до тахикардии, эпилептических припадков, комы.
Неврологический инсульт отличается резким началом, в отличие от ишемического, у которого есть предвестники. Часто проявляется эта болезнь в более раннем возрасте — в 40-50 лет, в то время как ишемическая форма — чаще после 60 лет.
Признаки ишемического инсульта:
- аритмия;
- онемение лица;
- кривая улыбка;
- двоение в глазах;
- невозможность одновременно поднять конечности;
- нарушение артикуляции;
- головная боль может отсутствовать.
Любые повторяющие симптомы требуют пристального внимания. Легкомысленность в отношении собственного здоровья может иметь критические последствия.
Радикальная операция на среднем ухе

Санирующая операция среднего уха выполняется при хроническом воспалении среднего уха (хроническом гнойном среднем отите). Она проводится с целью избавления больного от хронического очага инфекции и предупреждения развития тяжелых и опасных для жизни ушных (отогенных) осложнений (как менингит, абсцесс мозга, арахноидит и др.) и с целью предупреждения вторичного кохлеарного неврита (нейросенсорной тугоухости), развивающегося вследствие проникновения во внутреннее ухо токсических продуктов воспаления среднего уха. В последние десятилетия санирующие операции стали выполнять и с целью «подготовки» среднего уха (первый этап) к слухоулучшающей операции (второй этап).
Разработано много методик санирующих операций, отличающихся между собою как хирургическим подходом (через заушный или внутриушной разрез), так и объемом удаляемой кости. Разнообразие методик операций позволяет выбрать наиболее подходящую для конкретного больного в зависимости от особенностей воспалительных изменений, степени слуховых нарушений, состояния слуховой трубы, общего состояния больного и т. д. Следует иметь в виду, что чем длительнее течение хронического среднего отита (например, несколько десятилетий), тем больше объем операции и тем меньше шансов на полное избавление больного от выделений из уха и на возможность проведения слухоулучшающей операции.
Основные показания для операции
Основным показанием для санирующей операции являются непрекращающиеся выделения из уха или временно прекращающиеся под влиянием лечения. Они могут быть обильными и скудными; гнойными, слизистыми или слизисто-гнойными, реже водянистыми. Иногда выделения прекращаются, но при протиранин уха ваткой, навернутой на зонд или спичку, удаляется зловонная корочка или просто эта ватка имеет неприятный запах. Это указывает на то, что при кажущемся отсутствии выделений воспаление продолжается, но выделения настолько небольшие, что успевают высохнуть, превращаясь в корочку.
Относительные показания
Другим показанием для санирующей операции служит тупая боль в ухе, головокружение и тугоухость. Следует отметить, что в некоторых случаях, как, например, при небольшой перфорации барабанной перепонки, при ее локализации в верхнем отделе перепонки, при сохранении слуховых косточек, слух может быть нормальным. Однако это не означает, что санирующая операция не нужна. Нередко при почти нормальном слухе развивается холестеатома, которая всегда представляет угрозу для здоровья, а потому подлежит полному удалению при операции. Иногда во время санирующей операции у таких больных удается сохранить слух. Если же откладывать операцию на отдаленное время, то холестеатома может настолько разрушить структуры среднего уха и ухудшить слух, что выполнить слухоулучшающую операцию уже не удается.
Как проводится операция
Санирующая радикальная операция заключается в создании общей костной полости с гладкими стенками, сообщающейся со слуховым проходом. Иными словами, формируется единая полость среднего уха, как бы широко открытая в слуховой проход. При операции удаляются все «поражённые» элементы среднего уха, включая изменённые слуховые косточки, даже если они частично разрушены воспалительным процессом. Обычно радикальная операция выполняется заушным путем.
При небольших разрушениях элементов среднего уха, как, например, в начальной стадии развития эпитимпанита, можно ограничиться небольшой операцией, называемой аттикотомией. Ее выполняют через наружный слуховой проход. При этой операции удаляют небольшой участок костной ткани и формируют небольшую полость. Как правило, после такой операции можно в дальнейшем произвести и слухоулучшающую операцию.
Существует еще одна операция, называемая раздельной аттикоантротомией, которая включает элементы радикальной операции и аттикотомии. Она проводится обычно при хронических гнойных мезотимпанитах, когда воспалительным изменениям в основном подвергаются слизистая оболочка среднего уха и нет холестеатомы. Одновременно проводят и слухоулучшающий этап операции (тимпанопластику). При этой операции, как и при аттикотомии, используют операционный микроскоп.
При некоторых типах операций через 8-14 месяцев может потребоваться повторная (ревизионная операция) для исключения рецидива холестеатомы. Показания к ней определяет оперирующий хирург.
Помимо указанных основных 3 видов санирующих операций существует множество модификаций.
Успех операции во многом зависит от общего состояния больного и от выполнения необходимого режима после операции.
Подготовка к операции
Перед операцией выясняют: нет ли противопоказаний к операции или какой-либо патологии в других органах, которая может повлиять на исход операции. Прежде всего не должно быть кариозных зубов и гнойного синусита. При необходимости зубы должны быть санированы. Лечению подлежит патология глотки (хронический тонзиллит), носа и около носовых пазух. Инфекция в носу и глотке может способствовать вялому послеоперационному заживлению.
Весьма существенное место занимает подготовка уха к операции, которую проводят как в поликлинике, так и в стационаре. В поликлинике проводят местное лечение (капли), иногда по показаниям смазывают мазью или инсуфлируют порошок; иногда проводят инъекции витаминов и т. д. Перед операцией в стационаре тщательно осматривают ухо под микроскопом, промывают, очищают слуховой проход от корочек и, иногда, назначают инъекции препаратов или таблетированные лекарства.
Накануне операции больной должен принять душ, так как после операции он будет лишен этого удовольствия в среднем на 7-10 дней; очистить кишечник, принять на ночь таблетку успокаивающего или снотворного препарата. В день операции с утра не следует принимать пищу и жидкости. Волосы около уха должны быть коротко подстрижены и на 2—3 см выбриты. Операция продолжается обычно 1—3 часа в положении лежа на спине; проводится она обычно под местной анестезией или под общим обезболиванием (вид обезболивания определятся индивидуально). Операцию, как правило, больные переносят легко и безболезненно.
Послеоперационный режим
Послеоперационный режим как в стационаре, так и после выписки назначается отохирургом индивидуально в зависимости от характера и особенностей операции. Обычно уже на другой день больным разрешают вставать. Ограничение ходьбы, резких движений длится 3—7 дней. Более свободный режим с прогулками по коридору, а в летнее время — на больничном дворе обычно назначают после полной перевязки, т. е. после полного извлечения из уха всех тампонов. В период пребывания в стационаре больному назначают лечение, направленное на ускорение заживления послеоперационной полости, и проводят ежедневные перевязки. Часто назначают физиотерапевтические процедуры. Лечение в стационаре продолжается от 3 до 7 дней; при вялом заживлении этот срок иногда удлиняется. Перевязки заключаются в смене тампонов в первые 7-10 дней, удалении раневого отделяемого и введении в ухо лекарственных препаратов.
При выписке из стационара отохирург в эпикризе отмечает характер операции, рекомендуемый послеоперационный режим и указывает при необходимости медикаментозное лечение, которое проводится в поликлинике по месту жительства. С учетом особенностей операции и заживления в справке отмечают также примерный срок домашнего режима с правом продления больничного листа. Обычно он продолжается 1—2 недели после выписки.
Реабилитация
В течение первых 6 месяцев необходимо избегать инфицирования уха. Не следует переохлаждаться, купаться в открытых бассейнах, а при пользовании ванной или душем, особенно при мытье головы, следует плотно закрывать слуховой проход ватой, смоченной стерильным вазелином.
Обычно выделения из уха прекращаются через 4 недели, почему больной в течение этого срока наблюдается врачом, который очищает ухо. Иногда выделения продолжаются более длительный срок; в этом случае сам больной может по указанию врача смазать мазью или закапать лекарства. При резкой смене погоды, изменении атмосферного давления может возникать в течение многих лет тупая боль в оперированном ухе. В этом случае следует помассировать кожу впереди козелка в заушной области.
По мере необходимости врач назначает частые или редкие посещения к нему; в первые 6 месяцев обычно больной должен осматриваться врачом 1 раз в месяц, а затем реже — 1 раз в 2—3 месяца до 1 года после операции. Весь этот период следует избегать не только переохлаждения, но и контакта с больными гриппом и простудными заболеваниями. При остром воспалении дыхательных путей и при гриппе следует обратиться к врачу.
Большое значение как до операции, так и после нее имеют общеукрепляющие процедуры, направленные на повышение защитных сил, улучшение общего кровообращения и обогащение кислородом. Правильное чередование труда и отдыха, регулярные занятия физической культурой и пребывание на свежем воздухе способствуют закаливанию организма.
В комплекс физических упражнений целесообразно включить такие, которые усиливают объем дыхания. Полезен бег или быстрая ходьба, облегченный физический труд, глубокое дыхание, повороты и вращения головы и шеи.
Питание должно быть полноценным, разнообразным с включением белковых продуктов (молока, творога, нежареного мяса) и витаминизированной пищи (овощи, фрукты, соки). Ни в коем случае нельзя употреблять спиртные напитки, включая и пиво, так как они усиливают секрецию слизи и выделения из уха. Во всяком случае этот запрет категориченв течение двух лет, даже при хорошем заживлении.
Соблюдение перечисленных рекомендаций, своевременные посещения врача способствуют надежному заживлению и полному избавлению больного от выделений из уха. Для тех больных, которым назначается вторая — слухоулучшающая операция, соблюдение отмеченных правил увеличивает шансы на ее эффективность.
Причины и механизмы, вызывающие головокружение при неврологических болезнях до конца не изучены. По этому поводу в медицинских научных кругах по сей день ведутся дискуссии, и это несмотря на то, что в неврологии для обследования структур мозга и внутреннего уха применяются самые современные методы диагностирования. Общепринятая лекарственная терапия, в которую входит прием седативных препаратов, не всегда оказывает должный эффект, а в случае долгого применения и вовсе может оказать негативное воздействие на процессы компенсации функций вестибулярной системы и восстановлению пациента. Нарушения вестибулярные, проявляющиеся при сосудистых патологиях головы, являются лидерами между всеми известными медицине вестибулярными проявлениями.
Вестибулярные нарушения имеют следующие причины возникновения:
1. У людей от 60-ти лет и старше часто наблюдаются доброкачественные позиционные головокружения, которые возникают на фоне черепно-мозговых травм, отита, ишемии. Однако известны случаи, когда точные причины были не установлены.
Для этого вестибулярного нарушения характерны следующие симптомы и внешние признаки — человек изменяет положение тела в кровати(ложится, встает, поворачивается), и у него возникает кратковременный приступ кружения головы. У большинства больных фаза обострения (приступы головокружения происходят достаточно часто) сменяется спонтанной продолжительной ремиссией.
Для подтверждения диагноза применяют особые, так называемые, позиционные пробы — человек изменяет положение головы, а врачи фиксируют, когда наступает нистагм и головокружение.
Появлению этого заболевания способствует образование отолитов в заднем полукружном канале. Сила тяжести воздействует на отолиты, и они смещаются, раздражая при этом вестибулярные рецепторы купола, что приводит к головокружению. Такое состояние может длится очень долго без проявления каких-либо других расстройств.
Лечение этого вестибулярного нарушения традиционными лекарствами часто не дает должного эффекта. В случаях особой устойчивости организма к тем или иным лекарствам, показано хирургическое вмешательство. У вспышек позиционного головокружения, носящих тяжелый характер, есть еще одна причина возникновения — петля передней нижней мозжечковой артерии сдавливает вестибулярный нерв, что приводит к снижению слуховой чувствительности, шуму в ушах и гиперакузии. Снять проявления этого заболевания обычно помогает прием карбамазепина(финлепсина), а в случаях неэффективности лекарства, применяют такую процедуру, как микроваскулярная декомпрессия нерва. Употребление алкоголя приводит к изменениям в плотности эндолимфы, а это также может стать причиной возникновения кружения головы.
2. Еще одной достаточно известной причиной головокружений считается вестибулярный неврит. К нему приводит поражение вестибулярного нерва или периферического вестибулярного аппарата. Подвержены болезни люди разных возрастов. Часто ему предшествуют инфекционные болезни, затрагивающие верхние дыхательные пути. В данном случае различают следующие симптомы заболевания и его внешние признаки: резкие вращательные движения головой вызывают приступ головокружения, возникает рвота, чувство тошноты. Наблюдается присутствие горизонтально-ротаторного нистагма. Важным фактом является то, что в случае этого заболевания у нистагма только одностороннее направление, при двухстороннем — речь идет уже о другом диагнозе. Для вестибулярного неврита характерно отсутствие другой неврологической симптоматики(например, снижение слуховой чувствительности). Приступы тяжелого головокружения, сопровождающиеся повторяющейся рвотой, длятся у пациента на протяжении 3-4х суток, но полная ремиссия наступает только через несколько недель. В тех случаях, когда в течение месяца состояние пациента не дает улучшений, его направляют на магнито-резонансную или компьютерную томографию, для дополнительного исследования. Легкие случаи заболевания не требуют госпитализации, вполне можно обойтись и амбулаторным лечением. На начальном этапе часто назначают непродолжительное лечение кортикостероидами — они снижают вестибулярную симптоматику. Положительный эффект и улучшение состояния пациента дают основания для отмены лекарственных препаратов, и назначения специальной гимнастики для укрепления вестибулярного аппарата.
3. Первопричиной вестибулярных расстройств у пожилых людей, в анамнезе которых есть сосудистые заболевания, часто становится вертебрально-базилярная недостаточность. Ее могут вызвать такие патологии, как ишемия лабиринта или вестибулярного нерва или ствола. Для этого вестибулярного нарушения характерно острое развитие приступа кружения головы, присутствие нарушений в работе вестибулярной системы, открывается рвота, возникает чувство тошноты. В отдельных случаях ишемии прилегающих отделов ствола наблюдаются и другие внешние признаки — человек может внезапно упасть, он дезориентирован, у него нарушается зрение, конечности становятся вялыми и немеют.
Возникновение вертебрально-базилярной недостаточности могут вызвать и некоторые другие причины: атеросклерозы артерий, иногда кардиогенная эмболия, повышенная вязкость крови, васкулит. Для точной диагностики данного заболевания необходимо учитывать симптомы разных сопутствующих заболеваний, имеющихся в анамнезе, а именно — артериальную гипертензию(повышенное давление), сахарный диабет, гиперлипидемию. Весь курс лечения вертебробазилярной недостаточности прежде всего направлен на коррекцию или устранение факторов риска, и включает в себя прием антиагрегантных и вазоактивных препаратов.
4. Закупорка внутренней слуховой артерии — один из самых стойких видов головокружения. Самый распространенный внешний признак этой болезни — снижение слуха. Мозжечковая атаксия и нистагм вкупе с остро развившимся приступом кружения головы может говорить о кровоизлиянии или мозжечковом инфаркте. И в этих случаях требуется экстренное вмешательство, так как речь идет о жизни и смерти человека. Начальная стадия мозжечкового инсульта весьма похожа на вестибулярный неврит. И различаются они по нистагму, который при данном нарушении двусторонний или вертикальный. Также пациент на способен стоять без посторонней помощи.
5. Медленно нарастающее нарушение равновесия и умеренное головокружение говорит о хронической двусторонней вестибулопатии. Причиной болезни может стать интоксикация организма некоторыми видами лекарственных препаратов. Своевременная отмена лекарства способствует восстановлению вестибулярной функции. Если вовремя этого не сделать — процесс становится необратимым. Различные виды растворителей, химических препаратов, петлевые диуретины, также иногда могут стать причиной нарушения вестибулярного под названием хроническая вестибулопатия.
6. Вот известные симптомы Болезни Меньера: головокружение, возникающее эпизодически, заложенность и шум в ушах, сопровождающееся снижением слуховой чувствительности. Острый приступ кружения головы за несколько минут достигает своего максимума и в последующие часы регрессирует. В самом начале заболевания процесс снижения слуха можно остановить. Но каждый последующий приступ приводит к тому, что слуховая чувствительность становится все ниже и ниже. При этом появляется постоянный шум в ушах, который усиливается перед началом приступа и во время оного. Некоторые из пациентов могут внезапно упасть, не теряя сознания. Поводом для этого служит резкое повышение давления во внутреннем ухе и, как следствие — раздражение вестибулярных рецепторов. В процессе диагностики данного вестибулярного нарушения главным условием является исключение других заболеваний, например, СКВ, нейросифилис или гипотиреоз.
7. Травмы черепа и головы могут часто становиться источником посттравматического головокружения. Это происходит вследствие сотрясения лабиринта, образования перилимфатической фистулы или нарушения целостности височной кости.
8. Существует ряд других болезней уха, которые могут стать причиной вестибулярного нарушения. К ним относятся: обычные серные пробки в ушах, дисфункции евстахиевой трубы, отосклерозы. Средний отит в острой форме также может вызывать головокружение, особенно если он осложнен гнойными процессами в лабиринте.
9. Одной из достаточно редких и нечастых причин головокружения можно назвать опухоль мостомозжечкового угла. Постепенный и медленный процесс утраты слуха, а также постоянный шум в ушах говорят о таком заболевании, как невринома слухового нерва.
10. Отметим еще одну причину вестибулярных нарушений — базилярная мигрень. Больше всех мигренозным головокружениям и болям подвержены девочки в препубертатном периоде. Они длятся не более часа и снимаются приемом противомигренозных лекарств.
11. Недолговременные приступы головокружения могут возникать и при эпилепсии. Но вместе с ними обычно наблюдаются и остальные симптомы эпилептического припадка: двигательные, вегетативные или сенсорные, в обязательном порядке присутствует и нарушение сознания.
12. Краниовертебральная аномалия — о ней идет речь, когда приступы головокружения сочетаются с нистагмом и нарушением функций речи и глотания. Такие симптомы, как позывы к рвоте, подташнивание, головокружения при вращательных движениях головы могут стать сигналом о начальной стадии рассеянного склероза.
Читайте ещё по теме нарушения слуха

Диагностика нарушений слуха
Проблемы со слухом – распространённое заболевания у людей различных возрастных групп. Качественная проверка нарушений слуха в специализированном медицинском центре позволит выявить недуг даже на самых ранних стадиях и предотвратить его развитие. Помните, своевременное обнаружение патологии существенно упростит весь курс лечения вне зависимости от причины ее появления! Более запущенные формы заболевания вылечить труднее и на это уйдет гораздо больше средств. Подробнее >>>

Причины потери слуха
Потеря слуха представляет собой патологию, при которой у человека порог слышимости повышается до 25 децибел и выше. Патология имеет 4 степени, от легкой до глубокой, характеризующейся полной утратой способности слышать. Недуг ведет к нарушению слухового восприятия, затрудняя общение и коммуникации, трудовую деятельность и другие сферы жизни. Подробнее >>>

Развитие речи с нарушением слуха
Если у ребёнка в младенческом или более взрослом возрасте диагностировали нарушение слуха, для родителей это не должно стать поводом опустить руки. Практика показывает, что слабослышащих малышей можно научить разговаривать. Этот процесс будет длиться чуть дольше, чем в семье с полностью здоровым ребёнком, но это не критично. Подробнее >>>

Воспитание детей с нарушениями слуха
Нарушения слуха в детском возрасте – не редкость. Они могут возникать под воздействием внешних факторов (болезни и травмы) и развиваться из-за генетической предрасположенности малыша к тугоухости. Если в вашей семье были люди, у которых со временем ухудшился слух, есть вероятность, что это произойдёт и с ребёнком. С раннего возраста необходимо наблюдаться у педиатра. При любых отклонениях от нормы доктор направит маленького пациента к специалисту по слуху. Подробнее >>>

Нарушения развития слуха
По данным Всемирной организации здравоохранения каждый 20-й человек на земле имеет проблемы со слухом. Способность слышать – крайне важная особенность человека, позволяющая ему свободно ориентироваться в пространстве, а также общаться с другими людьми. Однако не все люди могут в полной мере воспринимать окружающие звуки и сигналы. Подробнее >>>



