Причины закатывания глаз у; детей и; как с; этим бороться
Причины закатывания глаз у детей и как с этим бороться?

Закатывания глаз у детей — проблема неоднозначная и порой пугающая. Неосведомленные родители могут прийти в ужас, обнаружив такую проблему у своего ребенка. Однако, следует учесть, что каждый подобный случай индивидуален. Для одного ребенка подобное явление может быть нормой, для другого — отклонение.
Симптомы атопического дерматита у детей
Согласно последним исследованиям [3] у 45% малышей атопический дерматит дебютирует в возрасте от двух до шести месяцев. У 60% пациентов в течение первого года жизни.
При атопическом дерматите у детей клинические симптомы и локализация воспалений во многом зависят от возраста. Выделяют младенческую (до полутора лет), детскую (от полутора лет до полового созревания) и взрослую фазы. Общими для всех фаз являются следующие симптомы:
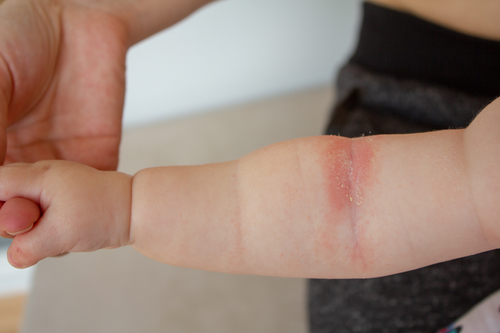
- Выраженная сухость кожных покровов (ксероз), с которой не справляется обычный детский крем.
- Покраснения и воспаления на коже (особенно симметричные).
- Зуд, доставляющий ребенку сильный дискомфорт.
- Рецидивирующее течение (чередование периодов ремиссий и обострений). При этом в холодное время года чаще наблюдается ухудшение, а в теплое — улучшение состояния.
По характеру течения различают острую и хроническую стадии атопического дерматита, которые выражены разными признаками (симптомами):
● Острая стадия. На коже малыша могут появиться шершавые красные пятна (эритема), узелковые высыпания (папулы), припухлости, а также корочки (в том числе с мокнутием).
● Хроническая стадия. Сопровождается лихенизацией (утолщением кожи), трещинками на подошвах и ладонях, расчесами, усилением пигментации кожи век.
Первые симптомы краснухи
Вирус краснухи проникает в организм через слизистые оболочки дыхательных путей и разносится с током крови по всему организму. Быстрее всего на вирус реагирует иммунная система, поэтому самые первые симптомы краснухи — увеличение лимфатических узлов, в особенности затылочных и заушных. В продромальном периоде также могут наблюдаться такие симптомы краснухи, как незначительный насморк, покраснение горла, чувство першения в горле, покашливание.
 У 50-80% больных возникает характерная мелкая пятнистая сыпь на коже. Сыпь подобна сыпи при кори, но менее обширна и менее длительна. Часто именно сыпь является первым симптомом у детей. Она начинается с лица и шеи, быстро распространяясь по телу и конечностям. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует.
У 50-80% больных возникает характерная мелкая пятнистая сыпь на коже. Сыпь подобна сыпи при кори, но менее обширна и менее длительна. Часто именно сыпь является первым симптомом у детей. Она начинается с лица и шеи, быстро распространяясь по телу и конечностям. Особенно типично расположение сыпи на спине, ягодицах, внешней поверхности рук и передней поверхности ног. На подошвах и ладонях сыпь отсутствует.
Перед развитием сыпи на коже лица может появиться белесая пятнистая эритема. На второй день заболевания сыпь часто становится более похожей на сыпь при скарлатине — мелкоточечной с красноватым оттенком. Частые симптомы краснухи — патехии на мягком небе (пятна Форхгеймера), которые со временем сливаются в область гиперемии. Сыпь длится 3–5 дней.
Инкубационный период длится около 15-24 дней. Больной становится заразным за неделю до появления сыпи и продолжает выделять вирус в течение 5-7 дней после появления высыпаний. Если речь идет о ребенке с врожденной краснухой, то он выделяет возбудитель до 21-20 месяцев!
Поздние осложнения скарлатины
Поздние осложнения скарлатины — это аллергии. Аллергические реакции после скарлатины чаще всего возникают при неправильном лечении и являются грозным осложнением, так как под влиянием гемолитического стрептококка происходит сильная сенсибилизация организма (иммунная система встает на защиту от внешнего агрессора и начинает крушить все подряд, в том числе и собственные ткани). Наиболее часто встречающееся поздние осложнения:
- суставной ревматизм — заболевание обычно развивается спустя 2 недели после перенесенной скарлатины; появляются боли и припухлость в суставах (чаще в крупных); если не поражается сердце, то суставной ревматизм проходит без серьезных последствий;
- ревматическое поражение клапанов сердца — это необратимо и может быть устранено только посредством хирургической операции, так как клапаны сердца утолщаются и разрываются, нарушается кровообращение;
- аллергическое поражение почек (гломерулонефрит) — это также очень тяжелое осложнение; после выздоровления от скарлатины у ребенка внезапно поднимается высокая температура, появляются боли в пояснице, развиваются отеки;
- аллергическое поражение головного мозга (хорея Сиденгама) развивается через 2-3 недели после выздоровления от скарлатины; появляется неконтролируемые движения в конечностях, нарушается походка, речь; такие изменения иногда могут остаться на всю жизнь.
Плохие зубы у ребенка: как лечить
Разрушение молочных зубов можно остановить. Особенно если родители быстро оценили угрозу и привели ребенка в детскую стоматологическую клинику. Варианты лечения разные:
Реминерализация зубной эмали
Врач нанесет на молочные зубки специальный гель, состав которого содержит минералы для укрепления зубов. Обычно это кальций, фосфор, фтор. Вещества восстановят структуру эмали на ранней стадии разрушения, но если зубки уже гниют — стоматолог подберет иное лечение.
Пломбирование
Вычищение кариозных полостей с последующей установкой пломбы. Методику подготовки выбирают по возрасту пациента. Современные стоматологические клиники лечат зубки без бормашины — методом ICON (Айкон), а также по классическим методикам.
Озонирование зубов
Метод обеззараживания разрушенных полостей с последующим пломбированием, когда для устранения патогенной микрофлоры используют озон. Лечение хорошо зарекомендовало себя для работы с детскими гнилыми зубами, но подходит только при умеренных разрушениях.
Лазерная терапия
Дезинфицирующее воздействие лазерного луча — отличный способ обеззаразить небольшую полость и удалить бактериальные микроорганизмы во рту юного пациента. Подходит для лечения среднего кариеса молочных зубов.
Удаление
Радикальный метод борьбы с гнилыми зубками ребенка. Используется при невозможности провести терапию и сохранить зубы.

Когда родители интересуются, почему у ребенка плохие зубы, я в первую очередь спрашиваю про питание. Почти все дети сегодня без ограничений едят сладкое, чипсы, пьют газировку. Конечно, это негативно сказывается на зубах. Вторая частая причина — наследственность. Реже портят зубки врожденные заболевания и прием медикаментов.
Как ухаживать за кожей
Ежедневный уход за кожей малышей включает: умывание лица, мытье рук, подмывание интимных зон, а также полноценное купание. В случае последнего важно придерживаться таких правил:
- Не купать ребенка, если у него повышена температура, имеются на кожных покровах гнойнички или открытые раны.
- Использовать для гигиенических процедур мягкую, фильтрованную воду, очищенную от хлора.
- Контролировать, чтобы вода не была горячей. Оптимальная температура — 34-37° С.
- Не использовать ежедневно обычные средства для купания, которые легко нарушают гидролипидный слой кожи малыша.
- Использовать мягкие полотенца для аккуратного промакивания излишков влаги на теле. Растирать кожу ребенка не следует.
- В ближайшие 3-5 минут после водных процедур наносить на кожу увлажняющее средство.
Для новорожденных важно выбирать средства с деликатными формулами, которые одобрены дерматологами и педиатрами. В зимнее время нужно использовать защитные кремы или эмоленты. Наносить их полезно за 20-30 минут до выхода из дома, чтобы защитить лицо и руки малыша от обветривания.




Важно! Для летнего периода необходимо подобрать эффективные солнцезащитные средства с учетом возраста ребенка.

Сыпь у детей. Разбираем причины.

В жизни каждого родителя, рано или поздно наступает момент, когда, вдруг, на теле любимого ребенка, обнаруживаются какие-то прыщи. Это сыпь. Сыпь — это любые изменения на коже. Она встречается при очень многих заболеваниях и состояниях, некоторые из них весьма опасны.
Попробуем разобраться, какая сыпь, в каких случаях появляется, чем сопровождается и как должны вести себя мама и папа, чтобы она быстрее прошла.
Начнем с самого простого – укусы насекомых. В первую очередь комаров. Как правило, эта сыпь вызывает удивление ранней весной и поздней осенью, когда о комарах еще не вспоминают или уже забывают. В условиях современной зимы комары могут жить в помещении (например, в подвале) почти круглый год. Из всех членов семьи самыми «вкусными» для комаров являются именно маленькие дети.
Изменения на коже родители замечают утром, после пробуждения ребенка. Для комариных укусов характерно появление розовых или красноватых пятен в основном на открытых участках тела: кисти, предплечья, стопы, голени, т.е. те части тела, которые не прикрыты пижамой, и обязательно наличие элементов на лице, или, иногда, на одной его половине (в том случае, если ребенок спал на боку). Чаще всего эта сыпь сопровождаются зудом, но не очень сильным. Общее состояние ребенка не страдает. Он ведет себя как обычно – играет, бегает, разбрасывает вещи, смотрит мультики и с аппетитом ест. Если у ребенка нет аллергии на укусы комаров, то специального лечения они не требуют. Достаточно включить в детской комнате фумигатор (сейчас есть специальные, детские), и проблема решится сама собой. В случае выраженной аллергической реакции, сопровождающейся сильным отеком, покраснением, сильным зудом, необходимо дать ребенку противоаллергическое средство (например, супрастин). Обрабатывать укусы можно такими препаратами, как «Псилобальзам» или «Фенистил-гель», которые снимают отек и раздражение.
Следующей, довольно распространенной ситуацией, при которой возникает сыпь, является аллергическая реакция. Как правило, это пищевая аллергия. Есть дети, аллергики с самого раннего детства. Родители таких детей точно знают, какую еду можно давать своему ребенку, а какую нет. И очень хорошо знают, как ухаживать за кожей в данной ситуации. Сейчас хочется подробнее остановиться на проблеме внезапного развития аллергии у ранее здорового ребенка. Такая ситуация может развиться при употреблении в пищу ранее незнакомых продуктов, экзотических фруктов, овощей, морепродуктов. Или в том случае, если привычные блюда приготовлены особым образом, с использованием большого количества специй и ароматических добавок. Или если ваш ребенок, потеряв контроль, съел пачку чипсов, закусив мандаринами, шоколадными конфетами и запив это все газированным напитком.
Проявляется аллергическая реакция довольно быстро. На коже всего тела или отдельных участках (щеки, ягодицы, за ушами) появляются красные пятна, неправильной формы, склонные к слиянию и сопровождающиеся сильным зудом. Может измениться общее состояние ребенка: он может быть вялым или наоборот, слишком возбужденным. Иногда бывает рвота или жидкий стул. Но чаще ребенок чувствует себя хорошо, но очень чешется. Как же помочь малышу в данной ситуации? Прежде всего, необходимо исключить из его питания продукты, которые вызывают аллергическую реакцию, даже в том случае, если они очень вкусные, и он их очень любит. Затем надо дать ребенку сорбенты – препараты, которые выведут аллерген из организма ребенка. К ним относятся активированный уголь, смекта, зостерин-ультра, фильтрум. Обязательным является прием противоаллергических препаратов (все тот же супрастин или другие препараты из этой группы). На кожу наносится «Фенистил-гель» и увлажняющий крем. Очень неплохо было бы показаться педиатру или дерматологу.
Аллергическая реакция может возникнуть и при контакте кожи с какими-то веществами, например стиральный порошок, кондиционер для белья и т.п. В этом случае сыпь появляется только на тех участках, которые непосредственно соприкасались с аллергеном. Тактика поведения родителей в этом случае аналогична тактике при пищевой аллергии. Дополнительно следует устранить с кожи то вещество, которое вызвало реакцию – смыть под проточной водой.
Теперь необходимо остановиться на большой группе инфекционных заболеваний, сопровождающихся сыпью.
Ветряная оспа (ветрянка).
Появлению сыпи, как правило, предшествует легкое недомогание, могут наблюдаться симптомы легкого ОРЗ. Затем появляется сыпь. Сначала ее немного – несколько красных пятнышек. Каждый день появляются все новые и новые пятна, а старые превращаются сначала в папулу – «бугорок», слегка выступающий над кожей, затем в пузырек с прозрачным содержимым, и, наконец, пузырек подсыхает и образуется корочка, которая через некоторое время отпадает. От момента появления первого пятнышка до отпадения последней корочки проходит около 10-15 дней, в течение которых больной ребенок является заразным. Сыпь при ветрянке распространена по всему телу, включая кожу волосистой части головы и слизистые оболочки (рот, глаза, половые органы). Появление сыпи при ветрянке сопровождается зудом, иногда, довольно сильным. Поэтому вы можете воспользоваться уже известными вам супрастином, фенистил-гелем или псилобальзамом.
Краснуха.
При краснухе сыпь появляется практически одновременно по всему телу, но более выражена на лице, груди и спине. Выглядит она в виде мелких бледно-розовых пятен, почти одинаковой величины. Сыпь обильная. Исчезает бесследно в течение 4 дней. Характерным признаком краснухи является увеличение затылочных лимфоузлов. Все это сопровождается легкими симптомами ОРЗ. Специального лечения при краснухе обычно не проводится. Но всем детям в возрасте 1 года рекомендуется сделать прививку против краснухи.
Скарлатина.
Заболевание начинается остро с высокой температуры, болей в горле при глотании, ангины. Язык в начале болезни густо обложен белым налетом, затем становится ярко-красным, блестящим. Сыпь появляется через несколько часов от начала болезни на туловище, конечностях, со сгущением в естественных складках кожи (подмышки, паховая область). Сыпь розовая мелкоточечная. При этом область вокруг рта остается бледной. После исчезновения сыпи в конце первой — в начале второй недели заболевания появляется шелушение на ладонях и стопах. Заболевание довольно серьезное, т.к. оставляет после себя осложнения в виде поражений сердца и почек. Требует обязательного назначения антибиотиков и периода диспансерного наблюдения с обязательным контролем анализов крови и мочи.
Сыпь при кори появляется на 4-5 день болезни на фоне сильно выраженных признаков ОРЗ (кашель, насморк, конъюнктивит, высокая температура) и высыпает в течение 3-4 дней. Первые элементы сыпи появляются на лице, верхней части груди. На вторые сутки распространяются на туловище, а на третьи – на верхние и нижние конечности. Выглядит в виде мелких красных пятен, склонных к слиянию. В настоящее время встречается редко, благодаря иммунизации детей в возрасте 1 года.
«Внезапная экзантема», «розеола» или «шестая болезнь».
Проявляется высокой, до 39С, температурой в течении 4-5 дней при относительно хорошем самочувствии. Затем температура нормализуется, а по всему телу появляется нежно-розовая сыпь. После появления сыпи ребенок не заразен. Очень часто эту сыпь принимают за аллергическую реакцию на жаропонижающие препараты.
Менингококковая инфекция и менингококковый сепсис – смертельно опасная болезнь.
Проявляется очень высокой температурой, тяжелым общим состоянием ребенка, которое ухудшается с каждым часом, рвотой, нарушением сознания. На фоне высокой температуры у ребенка появляется сыпь (может быть всего несколько элементов), которая не исчезает при надавливании. Если вы видите у ребенка такую картину, следует немедленно вызвать скорую помощь.
Кроме этих заболеваний сыпь на теле встречается при герпетической инфекции — в виде пузырьков, при инфекционном мононуклеозе – при назначении антибиотиков из группы амоксициллина, при псевдотуберкулезе и иерсиниозе – по типу «носков» и «перчаток» и многих других.
Как правило сыпь при разных инфекциях достаточно типична и дополнительное лабораторное обследование для постановки диагноза не требуется.
Практически при всех инфекционных болезнях, помимо сыпи есть высокая (или не очень) температура, общее недомогание, потеря аппетита, озноб. Может болеть голова, или горло, или живот. Есть насморк, или кашель, или понос.
Кроме инфекций сыпь встречается при заболеваниях крови или сосудов. В этих случаях появление сыпи провоцируется травмами, иногда очень незначительными. Сыпь имеет вид крупных или мелких кровоизлияний (синячков) и требует дополнительного обследования для постановки точного диагноза.
В заключении, хочется еще раз обратить внимание родителей на то, что не надо самим пытаться понять, что за высыпания появились у ребенка. Позовите врача. И самое главное не надо рисовать на этой сыпи фукорцином, йодом или зеленкой. После того, как вы удовлетворите свои потребности в рисовании, ни один врач никогда не угадает, что же там было на самом деле.
Профилактика
К сожалению, не все родители соблюдают определенные правила, такие как: хороший уход, ежедневные гигиенические процедуры, изоляция зараженного человека, специальная диета, которая полностью исключает продукты, вызывающие аллергию, прием витаминов, регулярная влажная уборка дезинфицирующими средствами, постоянное укрепление иммунитета.
Не нарушая такие несложные нормы, вы сможете не только предотвратить появление пиодермии, но укрепить здоровье.



