Сколько держится температура при ОРВИ
Сколько держится температура при ОРВИ?

Каждый человек хотя бы раз в течение жизни болел ОРВИ (острой респираторной вирусной инфекцией) — простудой. Это состояние вызывается вирусами, которые в большинстве случаев попадают в организм воздушно-капельным путем. ОРВИ проявляется следующими симптомами:
- высокая температура тела, сопровождающаяся лихорадкой;
- насморк, заложенность носа;
- боль в горле, кашель;
- головная боль, чувство разбитости;
- ломота в мышцах и суставах, слабость.
Вы наверняка слышали о том, что температуру необходимо сбивать не во всех случаях. Это зависит от нескольких факторов — насколько высокая температура, сколько дней она держится, болеет ребенок или взрослый и какими симптомами сопровождается повышение температуры. Потому важно знать, сколько обычно держится температура при ОРВИ, в каких случаях нужно принимать жаропонижающие препараты, а в каких — срочно вызывать врача. В этой статье мы подробно разберем эти вопросы.
Периодонтит
При отсутствии профессионального лечения воспаление пульпы прогрессирует, и инфекция через апикальное (верхушечное) отверстие корня распространяется на прилегающие к нему ткани периодонта. Симптомы такого осложнения:
- Острые болевые ощущения. При серозной форме периодонтита они носят ноющий характер, при развитии нагноения – боль становится пульсирующей, «рвущей».
- Реакция на раздражающие факторы. Боль при воздействии холода, тепла, надавливании на зуб.
- Изменение цвета десен. Слизистая ткань может потемнеть, приобрести синеватый оттенок.
- Ухудшение общего состояния. Возможны повышение температуры тела, нарушение сна.
В некоторых случаях периодонтит протекает почти бессимптомно и осложняется образованием гранулем и кист.
Что будет, если запустить?
После первой атаки может пройти от нескольких месяцев до нескольких лет. Даже при отсутствии симптомов развиваются опасные последствия ревматизма.
Самое безобидное из них — эритема, — покраснение кожи в виде красной окружности с четкими краями. Она возникает при большинстве ревматических болезней. В четверти случаев воспаление тканей сердца приводит к появлению пороков: сердце становится больше, появляются шумы при прослушивании, аритмия. Поражение митрального клапана может привести к сердечной недостаточности.
Нарушение работы нервной системы приводит к “малой хорее” — непроизвольным движениям конечностей, мышц лица, тела, нарушению координации, почерка, дефектам речи.
Осложнения иммунотерапии и их профилактика
В последние годы в лечении онкологических заболеваний наибольший интерес представляют препараты, снимающие блок с иммунной системы и позволяющие ей самой работать против опухоли — ингибиторы иммунных контрольных точек (Immune checkpoint inhibitors). К ним относятся такие известные, без преувеличения совершившие революцию в онкологии, препараты, как Ipilimumab, Nivolumab, Pembrolizumab. Существует большой список онкологических заболеваний, в отношении которых уже достигнут эффект этих препаратов, и мы ожидаем расширения области их применения. Однако подобные методы лечения способны вызывать различные осложнения.

Осложнения, вызванные приемом этой группы препаратов
Данные препараты «разблокируют» иммунную систему, и она начинает активно работать против опухоли. К сожалению, при этом теряются некоторые «ограничители», и здоровые клетки организма могут быть восприняты иммунной системой как чужеродные. В этом случае возникает аутоиммунное воспаление с такими симптомами, как отек, покраснение, боль. Аутоиммунный механизм лежит в основе всех симптомов, которые могут развиться на фоне лечения.
Первые признаки осложнений могут появляться уже после 2-3 введений препарата, как правило, на третьей неделе лечения – со стороны кожных покровов, на пятой – со стороны желудочно-кишечного тракта, позднее – со стороны эндокринной системы и печени. Очень важно как можно быстрее сообщить об этом лечащему врачу.
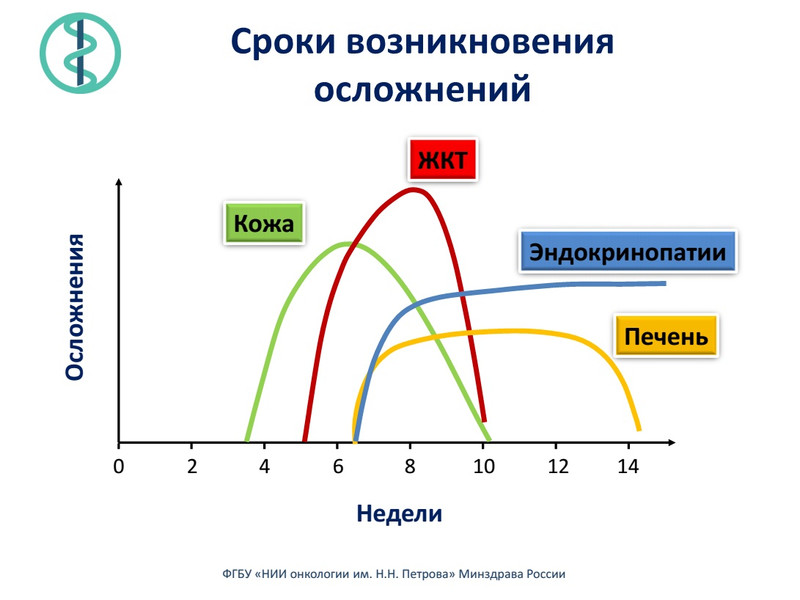
Большое значение в предупреждении появления и лечении этих симптомов имеет опыт лечебного учреждения. Данные препараты являются передовыми не только в России, но и в мире, некоторые пока еще не имеют государственной регистрации в нашей стране. Однако опыт их применения у россиян уже имеется в ряде специализированных центров. В Санкт-Петербурге к ним относятся НИИ онкологии им. Н.Н. Петрова, Ленинградский Городской онкологический диспансер, Онкоцентр. По существующей статистике, чем больше опыта у докторов, тем ниже частота проявления осложнений, особенно серьезных, у пациентов. Так же следует учитывать, что симптомы могут охватывать любую область организма и наличие в лечебном учреждении широкого спектра специалистов является весомым преимуществом. Существует определенный риск развития серьезных, даже угрожающих жизни пациента, побочных реакций. В этом случае требуется экстренная госпитализация больного и срочное начало лечения осложнений.

Действия врачей при возникновении симптомов
В первую очередь необходимо исключить другие причины, ведь симптомы, связанные с приемом ингибиторов, неспецифичны и схожи со многими расстройствами. Дальнейшие действия зависят от степени проявления осложнения. При легких проявлениях следует наблюдение, возможны такие меры, как симптоматическая терапия, отсрочка следующего введения препарата, лечение кортикостероидными гормонами. В случае тяжелых осложнений требуется госпитализация пациента. Доктор может назначить длительное (более четырех недель) лечение кортикостероидными гормонами в высоких дозах. Возможно даже применение иммуносупрессантов для прерывания побочной аутоиммунной реакции.
Симптомы осложнений
Пострадать может любой орган, но чаще всего симптомы проявляются в отношении кожи или желудочно-кишечного тракта. Симптомы можно спутать с обычными расстройствами и не придать им должного значения, что грозит серьезным ухудшением состояния пациента. Самыми распространенными осложнениями, наблюдающимися у 20-25% пациентов, являются колит (воспаление кишечника), диарея (понос), кожная сыпь, зуд. Реже страдают печень и эндокринная система.
Симптомами являются учащенный или жидкий стул с кровью или слизью. Очень важно сразу сообщить доктору о развитии этих симптомов. В тяжелых случаях, при позднем обращении и длительном течении осложнения, возможно появление язв и трещин в стенке кишки. При необходимости врач назначит эндоскопическое обследование кишечника (фиброколоноскопию). Доктор назначает диету, возможно с переходом на жидкую пищу. При эффективном лечении симптомы постепенно прекращаются, но возврат к обычному питанию происходит не сразу и только по согласованию с врачом. При колите, помимо диеты, назначается длительный прием кортикостероидов в течение 4-6 недель. В случае серьезных осложнений возможна госпитализация больного, назначение иммуносупрессантов.


Наиболее часто осложнения выражаются в виде сыпи, сопровождающейся зудом, в первую очередь на сгибательных поверхностях – локти, колени. В этом случае врач должен оценить площадь поражения, выраженность, наличие инфекции и назначить лечение.
Жалобы могут быть неспецифические: снижение аппетита, дискомфорт в правом подреберье, слабость, легкая тошнота. При тяжелом поражении печени – желтушное окрашивание кожи, склер глазных яблок. В то же время возможны такие изменения, которые можно увидеть только после проведения биохимического анализа крови, например, повышение уровня билирубина или ферментов печени (трансаминаз). Поэтому перед каждым введением препарата лечащий доктор всегда назначает контроль анализов крови.
Эндокринная система
Для контроля за состоянием эндокринной системы во время лечения доктор назначает регулярные анализы для определения уровня гормонов щитовидной железы и глюкозы в крови. Симптомы, связанные с осложнениями в работе эндокринной системы, знакомы обычному человеку: головные боли, утомляемость, снижение аппетита, легкая тошнота. Очень важно сразу сообщать доктору о наличии даже незначительных жалоб.
Дыхательная система
Значительные осложнения могут проявиться со стороны легочной системы. Может возникнуть пульмонит (или пневмонит), т.е. неинфекционное воспаление легочной ткани. При этом пациенты могут жаловаться, например, на одышку или сухой кашель. Доктор проводит дополнительное обследование, назначает рентгенограмму или компьютерную томограмму легких.
Если доктор недостаточно опытен в лечении осложнений, или если пациент не следует рекомендациям, осложнения могут характеризоваться «волнообразным» течением. Например, если прервать лечение сыпи гормональным препаратом, через некоторое время она снова проявится в более выраженной форме и потребует более серьезного вмешательства. Как правило, полный курс лечения занимает около месяца.
Если осложнений нет, специальная диета во время проведения иммунотерапии не требуется. Если же диета назначена, необходимо убедиться, что организм получает все необходимые витамины другими способами, например, при помощи регулярного приема поливитаминов.
Следует помнить, что осложнения, вызванные иммунотерапией, могут развиваться и в течение первых недель лечения, и через 2-3 года после его завершения.
Всем пациентам мы рекомендуем следовать несложным правилам:
- Не лечить осложнения самостоятельно
- Своевременно информировать лечащего врача обо всех изменениях самочувствия
- Не отказываться от госпитализации
Каждый пациент, получающий подобное лечение в НИИ онкологии им. Н.Н. Петрова, до его начала получает подробный инструктаж и всю необходимую информацию о возможных осложнениях. Также у нас существует круглосуточная линия поддержки, с помощью которой, в случае появления симптомов осложнений, пациент в любое время может получить грамотную консультацию по дальнейшим действиям.
Семенова Анна Игоревна – к.м.н., старший научный сотрудник отделения инновационных методов терапевтической онкологии и реабилитации НИИ онкологии им. Н.Н. Петрова
Какие есть противопоказания для прививки «Спутник V»?
Медотвод дают в случае, если человек ранее делал какую-либо прививку, и у него поднялась температура в районе сорока и выше градусов. Небольшие отклонения от нормы считаются нормальными. Также нельзя вводить вакцину пациентам, имеющим чувствительность к препаратам, содержащимся в ее компонентах. Есть угроза наступления анафилактического шока или отека Квинке.
Если у человека подтверждено инфекционное заболевание, прививаться можно через несколько недель после окончательного выздоровления. При слабой простуде делать прививку можно (если нет температуры).
С осторожностью к вакцинации подходят в следующих случаях:
- эндокринные заболевания;
- патологии печени и почек;
- эпилепсия;
- нарушения мозгового кровообращения;
- миокардит;
- заболевания системы кроветворения;
- сахарный диабет;
- инфаркт миокарда;
- онкология.
Иммунитет от коронавируса формируется через 21 день после второй вакцинации.
Клинические признаки невроза глотки
 Проявления заболевания зависят от его формы. Чувство боли, першения и сухость во рту характерны для гиперестезии. Чаще всего боль отдает в ухо, язык. Больной жалуется на сильные головные боли. При парестезии пациент отмечает чувство кома в горле, жжение, зуд. Иногда боль распространяется на все слизистые горла, но чаще имеет локальный характер. На фоне состояния появляется поверхностный кашель.
Проявления заболевания зависят от его формы. Чувство боли, першения и сухость во рту характерны для гиперестезии. Чаще всего боль отдает в ухо, язык. Больной жалуется на сильные головные боли. При парестезии пациент отмечает чувство кома в горле, жжение, зуд. Иногда боль распространяется на все слизистые горла, но чаще имеет локальный характер. На фоне состояния появляется поверхностный кашель.
Клиника заболевания осложняется вдыханием загрязненного воздуха в условиях пыльного производства, при курении. Усиление глотательного рефлекса провоцирует приступы рвоты из-за сильного кашля, проглатывания больших частиц пищи. Анестезия при неврозе горла угнетает рефлекс глотания, вызывает чувство першения, трудности при проглатывании пищи.
Общая симптоматика формируется при психоэмоциональной неустойчивости, повышенной нервозности, регулярной головной боли, повышенной потливости, учащенном сердцебиении, сниженной трудоспособности.
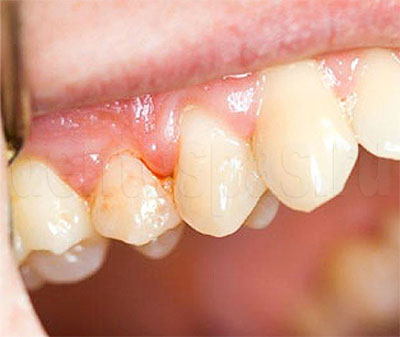
 Последствия пародонтита
Последствия пародонтита
Это — воспалительное заболевание, которое часто развивается на фоне невылеченного гингивита. При его появлении инфекция распространяется, зубы становятся подвижными, десны начинают кровоточить, образуются глубокие пародонтальные карманы, где активно размножаются бактерии.
- запущенный пародонтит плохо поддается лечению, заболевание становится хроническим. Пациенту нужно постоянно контролировать его, проходить курсы терапии, чтобы избежать обострений;
- воспаление затрагивает связочный аппарат зуба, и он перестает удерживаться в лунке, выпадает. Это происходит, даже если он здоров (нет признаков кариеса, пульпита, других заболеваний);
- распространение инфекции в полости рта: область поражения увеличивается, оно затрагивает соседние здоровые зубы, костную ткань челюсти, всю поверхность слизистых;
- деструкция кости: она уменьшается в объеме, что создает ограничения для имплантации. Она нужна, если пародонтит спровоцировал потерю зубов. Вместо них устанавливают протезы, чтобы восстановить нормальное распределение жевательной нагрузки;
- заболевания ЖКТ (гастриты, язвенная болезнь, проблемы с перевариванием пищи). При инфекции в полости рта она попадает в желудок при проглатывании слюны;
- увеличивается риск почечной недостаточности, болезней сердечно-сосудистой, дыхательной системы.
Первые признаки пневмонии: симптомы и причины
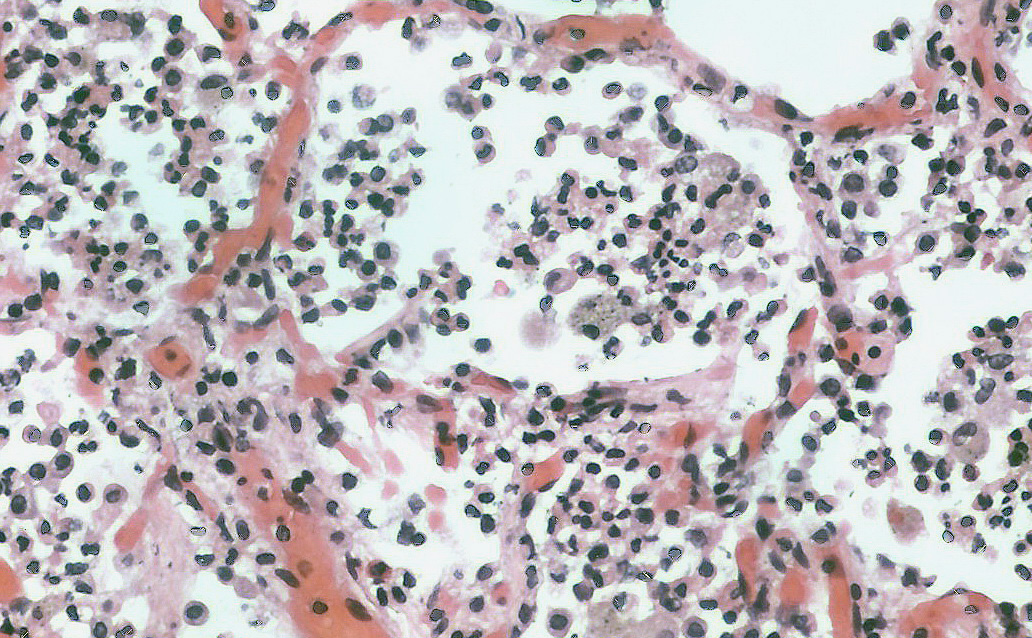
Пневмония или воспаление легких – это заболевание легких преимущественно инфекционного происхождения с поражением концевых участков легких – альвеол и нарушением газообмена на их уровне. Альвеолы заполняются жидкостью или гнойным материалом, вызывая кашель с мокротой, реже кровохарканье, жар, озноб и затрудненное дыхание. Пневмонию могут вызывать различные микроорганизмы, включая бактерии, вирусы и грибы.
Пневмония может варьировать от легкой до угрожающей жизни, наиболее опасное для младенцев и детей младшего возраста, людей старше 65 лет и людей с ослабленной иммунной системой.
Симптомы пневмонии
Признаки и симптомы пневмонии варьируются от легких до тяжелых, в зависимости от таких факторов, как тип микроба, вызывающего инфекцию, возраст и общее состояние здоровья. Легкие признаки и симптомы часто похожи на симптомы простуды или гриппа, но они длятся дольше.
Признаки и симптомы пневмонии могут включать в себя:
- Боль в груди, когда вы дышите или кашляете
- Кашель с мокротой
- Сбивчивое дыхание (одышка) при меньшей нагрузке, разговоре, в покое
- Усталость
- Температура тела ниже нормальной (у взрослых старше 65 лет и людей со слабой иммунной системой)
- Изменение настроения, аппетита, физической активности у пожилых (в сочетании с другими факторами)
- Тошнота, рвота или диарея (в редких случаях)
У новорожденных и младенцев может не быть никаких признаков инфекции. Может быть рвота, лихорадка и кашель, беспокойство, усталость и отсутствие энергии, а также проблемы с дыханием и приемом пищи.
Когда обратиться к врачу
Обратитесь к врачу, если у вас проблемы с дыханием, боль в груди, постоянная лихорадка (38.5 C) или выше, кашель, особенно если вы кашляете с мокротой.
Важно, чтобы обращались к врачу люди из групп риска:
- Взрослые старше 65 лет
- Дети младше 2 лет с признаками и симптомами
- Больные с экзогенной интоксикацией (алкоголь, наркотики)
- Люди с плохим и удовлетврительным состоянием здоровья или ослабленной иммунной системой
- Пациенты с хроническими заболеваниями, особенно в стадии декомпенсации (обструктивный бронхит, сердечная недостаточность, сахарный диабет, цирроз печени)
- Люди, получающие химиотерапию или лекарства, которые подавляют иммунную систему
- Длительно лежащие в постели
Для некоторых пожилых людей и людей с сердечной недостаточностью или хроническими заболеваниями легких пневмония может быстро стать опасным для жизни состоянием.
Причины пневмонии
Пневмонию могут вызвать многие микроорганизмы. Наиболее распространенными являются бактерии и вирусы в воздухе, которым мы дышим, особенно в воздухе помещений. иммунитет человека обычно предотвращает заражение этими микроорганизмами легких. Но иногда эти микробы могут подавить иммунную систему, даже если здоровье в целом хорошее.
Пневмония классифицируется в соответствии с типами микроорганизмов, которые ее вызывают и места возникновения инфекции.
Внебольничная пневмония
Внебольничная пневмония является наиболее распространенным типом пневмонии. Это происходит за пределами больниц или других медицинских учреждений. Это может быть вызвано:
Бактерии: Наиболее распространенной причиной бактериальной пневмонии является пневмококк (лат. Streptococcus pneumoniae). Этот тип пневмонии может возникнуть сам по себе или после того, как вы простудились или заболели гриппом. Может затронуть одну часть (долю) легкого.
Бактериоподобные организмы. Mycoplasma pneumoniae также может вызывать пневмонию. Обычно он вызывает более легкие симптомы, чем другие виды пневмонии. Ходячая пневмония – это неофициальное название для данного типа пневмонии, которая обычно недостаточно серьезна, чтобы требовать постельного режима.
Грибы или плесень: Этот тип пневмонии чаще всего встречается у людей с хроническими проблемами со здоровьем или ослабленной иммунной системой, а также у людей, которые вдыхали большие дозы организмов. Грибки, вызывающие его, могут быть обнаружены в почве или птичьем помете и варьируются в зависимости от географического положения.
Вирусы. Некоторые вирусы, вирус гриппа, герпес-вирусы, аденовирусы вызывающие простуду, могут также вызывать пневмонию. Вирусы являются наиболее распространенной причиной пневмонии у детей младше 5 лет. Вирусная пневмония обычно легкая. Но в некоторых случаях это может стать очень серьезным.
Внутрибольничная пневмония
Некоторые люди заболевают воспалением легких во время пребывания в больнице из-за другой болезни. Больничная пневмония может быть серьезной, потому что бактерии, вызывающие ее, могут быть более устойчивыми к антибиотикам и потому, что люди, которые ее получают, уже больны и ослаблены. Люди, которые находятся на дыхательных аппаратах (ИВЛ), часто используемых в отделениях интенсивной терапии, подвержены более высокому риску этого типа пневмонии.
Пневмония, связанная с медицинским вмешательством
Это бактериальная инфекция, которая встречается у людей, которые находятся в учреждениях длительного ухода или получают лечение в амбулаторных условиях, включая центры диализа почек. Как и внутрибольничная пневмония, может быть вызвана бактериями, которые более устойчивы к антибиотикам.
Аспирационная пневмония
Аспирационная пневмония возникает, когда пациент вдыхает пищу, питье, рвоту или слюну в легкие. Аспирация более вероятна, если что-то нарушает нормальные рвотный или кашлевый рефлексы, например, повреждение мозга, чрезмерное употребление алкоголя или наркотиков.
Факторы риска
Пневмония может повлиять на любого. Но в двух возрастных группах риск повышен:
- Дети 2 лет или младше
- Люди в возрасте 65 лет и старше
Другие факторы риска включают в себя:
- Нахождение в стационаре: повышается риск развития пневмонии, особенно в отделениях интенсивной терапии больниц, особенно при искусственной вентиляции лёгких.
- Хроническое заболевание. Риски заболеть пневмонией повышаются при бронхиальной астме, хронической обструктивной болезни легких (ХОБЛ) или хронических заболеваних сердца, сахарном диабете, циррозе печени.
- Курение. Курение нарушает естественную защиту организма от бактерий и вирусов.
- Ослабленная или подавленная иммунная система. Люди с ВИЧ/СПИДом, перенесшие пересадку органов, болеющие туберкулёзом получающие химиотерапию или длительно принимающие стероиды.
Осложнения при пневмонии
Даже при лечении некоторые люди с пневмонией, особенно в группах высокого риска, могут испытывать осложнения, в том числе:
- Бактерии в кровотоке (бактериемия). Бактерии, попадающие в кровь из легких, могут распространить инфекцию на другие органы, что может стать причиной нарушения функции этих органов и дальнейшего прогрессирования заболевания.
- Затрудненное дыхание (одышка). При тяжёлых пневмониях, особенно на фоне хронических заболеваний легких, возникают проблемы с получением достаточного количества кислорода. Может потребоваться госпитализация и использование дыхательного аппарата (ИВЛ) на время лечения.
- Накопление жидкости вокруг легких (плевральный выпот). Пневмония может вызвать накопление жидкости в тонком пространстве между слоями ткани, которые выстилают легкие и грудную полость (плевру).
- Абсцесс легкого. Абсцесс возникает, если в легких образуется гной. Абсцесс обычно лечится антибиотиками. Иногда для удаления гноя требуется операция или дренаж с длинной иглой или трубкой, помещенной в абсцесс.
При подозрение на пневмонию обязательно обращение к врачу!
Не своевременное обращение, самолечение приводят к поздней диагностике, антибиотикорезистентности, различным осложнениям и даже летальному исходу.
Комментарий эксперта
Какие особенности у коронавирусной пневмонии?
Бактериальная пневмония отличается от пневмонии, вызванной коронавирусной инфекцией. Ковидная возникает после контакта с больным COVID-19, бактериальная развивается как осложнение заболевания, например, в результате переохлаждения, ОРВИ. Бактериальная обычно односторонняя, а коронавирусная – чаще всего двухсторонняя. Для ковидной пневмонии характерна высокая температура, быстрое нарастание дыхательной недостаточности часто при отсутствии кашля, в то время как бактериальная обычно протекает с невысокой температурой и сильным кашлем с мокротой. Коронавирусную пневмонию выявляют по характерному КТ-феномену – наличию в периферических отделах легких затемнений по типу матового стекла.
Иванов Владислав Сергеевич


 Последствия пародонтита
Последствия пародонтита
